Artroscopia di gomito: indicazioni, controindicazioni, complicanze e tecnica chirurgica
M. Borgni, E. Abello, M. Guelfi, F. Priano
Riassunto
Gli autori, dopo alcune considerazioni di ordine generale, sullo sviluppo avvenuto negli ultimi anni delle potenzialità diagnostiche e dei benefici terapeutici dell'artroscopia di gomito, analizzano le indicazioni, le controindicazioni, la tecnica chirurgica di base, le complicanze e riportano la loro esperienza sul trattamento delle varie patologie, descrivendo la tecnica chirurgica specifica usata.
Introduzione
Come è accaduto per le articolazioni maggiori, anche per il gomito, nel corso degli anni, l'artroscopia ha acquistato sempre più credito.
Oltre a rivelarsi, per alcuni quadri patologici, una sempre più valida alternativa alla chirurgia aperta (1), la visione intra-articolare del gomito, ha svelato e ha permesso di trattare patologie che fino a qualche anno fa erano sconosciute o non erano considerate importanti.
In altri casi, il tempo artroscopico abbinato al tempo a cielo aperto, si è rivelato fondamentale per trattare globalmente quadri patologici complessi. L'incremento delle indicazioni, delle potenzialità diagnostiche e dei benefici terapeutici dell'artroscopia di gomito, è stato favorito dal parallelo sviluppo della radiologia (Ecografia, Tc, RM), degli strumentari e delle tecniche chirurgiche.
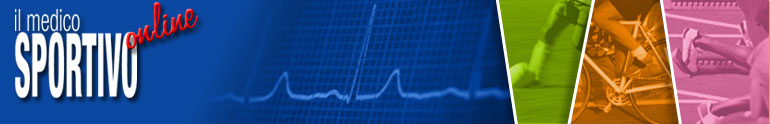
Molti studi anatomici sottolineano i rischi dell'artroscopia di gomito, dovuti all'estrema vicinanza dei portali con le strutture nervose e vascolari che circondano l'articolazione (2-3-4).
Per questo motivo, i primi autori che si cimentarono con questa tecnica, ne sconsigliavano l'uso clinico (5), ma le esperienze recenti hanno portato all'utilizzo di vie d'accesso all'articolazione del gomito precise e sicure (1-4-6).
Lo sviluppo di strumenti più piccoli e maneggevoli, la messa a punto di sofisticati sistemi di irrigazione e particolari adattamenti relativi alla posizione del paziente, hanno reso l'artroscopia di gomito, negli ultimi dieci anni, più a portata del chirurgo. Tuttavia, l'approccio artroscopico al gomito, rimane sempre una tecnica difficile, che richiede ottima manualità, perfetta conoscenza dell'anatomia, tecnica ineccepibile ed estrema attenzione.
A differenza dell'artroscopia delle grandi articolazioni, dove l'esecuzione dei portali non riserva difficoltà, si può affermare con sicurezza che la precisione tecnica e la concentrazione del chirurgo sono richieste già all'inizio dell'artroscopia di gomito: le vicine strutture neuro-vascolari, infatti, non lasciano spazio al minimo errore (Fig. 1).
Poehling nel 95 (7) ha definito i punti cardine per una corretta esecuzione di questa tecnica:
1) perfetta conoscenza dell'anatomia generale ed artroscopica del gomito,
2) capacità di effettuare correttamente gli accessi artroscopici standard ed accessori
3) conoscenza delle principali patologie del gomito,
4) conoscenza delle corrette indicazioni e controindicazioni al trattamento artroscopico,
5) conoscenza delle tecniche artroscopiche specifiche per le varie patologie,
6) conoscenza di tutte le possibili complicanze e delle strategie da adottare per evitarle e risolvere.
|
Indicazioni
Le indicazioni all'artroscopia di gomito si sono notevolmente spon-taneamente ampliate negli ultimi anni. Lo sviluppo delle tecnologie e delle tecniche chirurgiche, permette oggi di trattare per via artroscopica patologie che sino a qualche anno fa richiedevano interventi artrotomici.
Le principali indicazioni all'artroscopia di gomito sono le seguenti:
• Corpi mobili intra-articolari
(calcificazioni, frammenti cartilaginei, frammenti ossei, condromatosi)
• Sinoviti
• Pliche sinoviali ipertrofiche
patologiche
• Condropatie e distacchi
osteocondrali
• Fratture articolari
• Epicondiliti
• Artrosi
• Artrofibrosi
• Osteofiti
• Instabilità
|
Controindicazioni
Le controindicazioni all'artroscopia di gomito possono essere assolute o relative.
In ogni caso, l'indicazione artroscopica, deve essere valutata con molta attenzione, considerando il rapporto costi/benefici,
in quanto i risultati possono essere insufficienti.
Controindicazioni assolute:
• precedenti interventi di trasposizione nervosa,
• patologie compressive del nervo radiale all'arcata di Frohse,
• rigidità da causa extra-articolare,
• patologie infettive articolari ed extra-articolari,
• fratture articolari complesse.
Controindicazioni relative:
• rigidità miste (extra ed intra-articolari),
• gomito artrosico grave,
• gomito reumatico in fase attiva,
• grave adiposità.
Diagnostica per immagini
La diagnostica per immagini, unita ad una dettagliata anamnesi e ad un corretto esame clinico, sono fondamentali nella valutazione delle varie problematiche del gomito. Come per gli altri distretti articolari, la valutazione strumentale del gomito inizia con l'esame radiografico standard. L'RX standard consente una visione globale dei capi ossei articolari e dei reciproci rapporti, permette di individuare alterazioni di tipo produttivo o erosivo, ed eventuali immagini radiopache articolari e para-articolari dovute a corpi mobili o calcificazioni. La radiologia standard è inoltre importante per valutare correttamente indagini più sofisticate come TC e RM.
Anche l'ecografia ha un suo spazio nella diagnostica strumentale del gomito.
In acuto è indicata per l'esplorazione dei tessuti molli (raccolte ematiche, lesioni muscolari e tendinee); nella patologia cronica consente di visualizzare lesioni intra-articolari (versamento, corpi liberi e sinoviti), e para-articolari (tendiniti e borsiti). Il ruolo che assume l'ecografia è importante soprattutto, in rapporto al suo basso costo ed alla sua vasta diffusione.
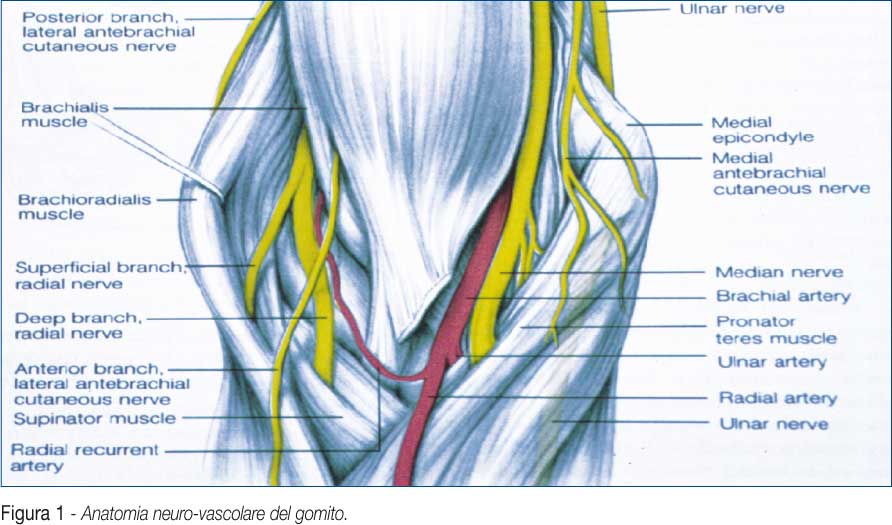
L'artografia e l'artro-TC sono motivate da un preciso quesito diagnostico o dalla eventuale difficoltà di eseguire la RM che rappresenta l'esame più specifico e preciso nella diagnostica del gomito (Fig. 2).
Grazie alla valutazione multiplanare ed alla caratterizzazione dei tessuti, l'RM consente di effettuare un planning preoperatorio efficace con la visualizzazione di tutte le strutture articolari e para-articolari senza il ricorso a metodiche invasive.
Tecnica chirurgica di base
Analizzando le varie fasi dell'intervento chirurgico di artroscopia di gomito si considerano le seguenti fasi:
ANESTESIA: può essere generale o loco-regionale.
L'anestesia generale velocizza i tempi di preparazione del paziente ed assicura il completo rilasciamento muscolare, indicata in caso di pazienti particolarmente ansiosi si può eseguire in tutti i tre tipi di decubito (prono, supino e laterale).
L'anestesia loco-regionale, mediante blocco interscalenico o ascellare, riduce il dolore nel post-operatorio, permettendo una articolarità immediata nei casi che la richiedono e si può eseguire sia nel decubito laterale che supino; nella nostra esperienza può essere controindicato il decubito prono per ovvi motivi di scomodità e per l'impossibilità, in caso di perdita d'effetto dell'anestetico, di passare alla narcosi; il plesso, inoltre, non permette di valutare, nell'immediato post-operatorio, la funzionalità nervosa dell'arto operato.
POSIZIONE DEL PAZIENTE: possono essere usate tre tipi di posizione (supina, prona e laterale), ciascuna delle quali presenta vantaggi e svantaggi.
• Nella posizione supina il braccio è posto perpendicolarmente al tronco e parallelo al suolo, con gomito flesso a 90°, la mano e l'avambraccio sono collegati ad un dispositivo di sospensione; è necessaria una doppia trazione contrapposta allo scopo di mantenere l'arto nella corretta posizione (Fig. 3). Il decubito supino consente entrambi i tipi di anestesia (generale o loco-regionale), permette un facile approccio al compartimento anteriore ed un agevole passaggio alla chirurgia aperta, qualora fosse necessario.
Utilizzando questa posizione, i movimenti dell'articolazione possono essere limitati dalla trazione (specialmente la flesso-estensione); la visualizzazione del compartimento posteriore è poco agevole, inoltre, la necessità di lavorare con gli strumenti diretti dal basso verso l'alto, può causare la penetrazione del liquido usato per l'irrigazione articolare, all'interno della telecamera con ovvi problemi di visione.
• Nella posizione prona il braccio è posto su apposito reggi-arto, perpendicolare al tronco e parallelo al suolo con gomito flesso a 90°, la mano e l'avambraccio sono lasciati liberi a penzoloni. Questa posizione permette di lasciare l'arto libero e quindi facilmente controllabile l'articolarità, consente una buona visualizzazione del compartimento anteriore, anche se la triangolazione degli strumenti è poco agevole, ed un ottimo accesso al compartimento posteriore. L'utilizzo dell'anestesia loco-regionale può essere mal sopportata ed è sconsigliata in pazienti con affezioni polmonari e con scarsa mobilità della scapolo-omerale e della scapolo-toracica.
• Nel decubito laterale l'arto viene posizionato come per il decubito prono su apposito reggi-arto. A differenza della posizione prona, il decubito laterale, ha il vantaggio di consentire l'anestesia loco-regionale.
Allo scopo di ridurre il sanguinamento e migliorare la visione, indipendentemente della posizione scelta, è sempre necessario applicare alla radice dell'arto il laccio pneumo-ischemico.

VIE D'ACCESSO: prima di eseguire gli accesi chirurgici, ad articolazione non ancora distesa, è buona norma tracciare i contorni dei punti di repere (epicondilo mediale e laterale, capitello radiale ed olecrano).
I portali più usati sono quelli anteriori (antero-laterale e antero-mediale) e quelli posteriori (postero-laterale, laterale diretto e posteriore diretto, attraverso il tendine del tricipite). Meyers ha descritto anche un portale supero-mediale molto utile per l'artroscopia diagnostica, che presenta però l'inconveniente di essere molto vicino al nervo ulnare.
• L'accesso antero-laterale (Fig. 4), viene praticato 1-2 cm anteriormente e 3 cm distalmente all'epicondilo laterale, attraverso l'estensore radiale breve del carpo e la parete capsulare laterale, a soli 4 mm dal nervo radiale che diventano 7 mm con la distensione articolare (2). Secondo Verhaar e coll. (8) l'esecuzione dell'accesso antero-laterale con l'avambraccio in pronazione aumenta la distanza dal nervo radiale riducendone il rischio di lesione. Questo portale consente la visualizzazione della troclea, della coronoide e fossa coronoidea, della porzione mediale dell'articolazione omero-radiale e della capsula mediale. Le strutture nobili a rischio sono il nervo radiale, il nervo cutaneo antibrachiale laterale e posteriore.

• L'accesso antero-mediale (Fig. 5), è situato 2 cm anteriormente e distalmente all'epicondilo mediale, attraverso il flessore radiale del carpo, il pronatore rotondo e la parete capsulare mediale. Consente di visualizzare il capitello radiale ben identificabile eseguendo movimenti di prono-supinazione, il capitulum humeri e la capsula laterale.
Le strutture neuro-vascolari a rischio sono il nervo mediano e l'arteria brachiale che decorrono a 6 mm (che diventano 10 mm con la distensione articolare), lateralmente all'accesso (9), ed il nervo cutaneo antibrachiale mediale. Secondo Verhaar e coll. (8) se il portale antero-mediale viene eseguito con l'avambraccio in supinazione, si riduce il rischio di lesione del nervo mediano, in quanto la distanza aumenta sino a 18 mm. Occorre inoltre, prima di eseguire l'accesso, palpare il nervo ulnare nella sua sede in quanto la sub-lussazione anteriore è un'evenienza abbastanza frequente.
• L'accesso postero-laterale (Fig. 6 ), viene eseguito 3 cm prossimalmente all'apice del'olecrano e lateralmente al tendine del tricipite. Attraverso le fibre del tricipite e la capsula posteriore, consente di visualizzare l'olecrano e la fossa olecranica. Le strutture nobili a rischio sono il nervo cutaneo antibrachiale posteriore ed il nervo cutaneo brachiale laterale.
• L'accesso laterale diretto o "soft spot portal" (Fig. 7), è situato in un'area triangolare delimitata dall'epicondilo omerale laterale, dal capitello radiale e dall'olecrano. L'artroscopio, attraverso il muscolo anconeo e la capsula laterale, visualizza l'articolazione radio-ulnare, il capitello radiale ed il compartimento posteriore. A rischio è il nervo cutaneo antibrachiale posteriore.
• L'accesso posteriore diretto (Fig. 8), attraversa il tendine del tricipite, 3 cm prossimalmente all'apice dell'olecrano, consente una buona visualizzazione del compartimento posteriore. Occorre fare attenzione al nervo ulnare.
• L'accesso supero-mediale (Fig. 9), va praticato 2 cm prossimalmente all'epicondilo omerale mediale e anteriormente al setto intermuscolare mediale. Consente di visualizzare contemporaneamente la porzione mediale e laterale del campartimento anteriore (capitello radiale, capitulum humeri, processo coronoideo e troclea).
Le strutture neuro-vascolari a rischio sono il nervo ulnare, il nervo mediano, il nervo cutaneo antibrachiale mediale e l'arteria brachiale. Esistono altri accessi anteriori meno usati come il supero-laterale (2 cm anteriormente all'epicondilo laterale) ed il prossimo-laterale (2 cm prossimalmente e 1 cm anteriormente all'epicondilo laterale).
STRUMENTARIO: l'artroscopio è quello standard da 4 mm con visione a 30°, per il compartimento posteriore può essere utile un'ottica più sottile da 2,7 mm.
Gli strumenti di base comprendono: aghi da spinale, cannule anti-reflusso, wissinger-rod, palpatore, pinze da taglio, pinze da presa, piccoli osteotomi, strumenti a radio-frequenze, bisturi elettrico e strumenti motorizzati.
Distensione ed ispezione arti- colare: la distensione articolare può essere eseguita a caduta o mediante pompa da infusione.
In quest'ultimo caso, occorre usare pressioni non elevate (< a 60 mmHg) per controllare lo stravaso di liquido ed evitare una eccessiva tumefazione dell'arto.
Studi sul cadavere (8) hanno dimostrato che il rischio di lesione del nervo radiale, durante l'esecuzione dell'accesso antero-laterale, è superiore al rischio di lesione del nervo mediano, durante l'esecuzione dell'accesso antero-mediale. Per questo motivo, alcuni chirurghi, preferiscono iniziare l'ispezione articolare dall'accesso antero-mediale, eseguendo successivamente, con tecnica in-out, l'accesso antero-laterale.
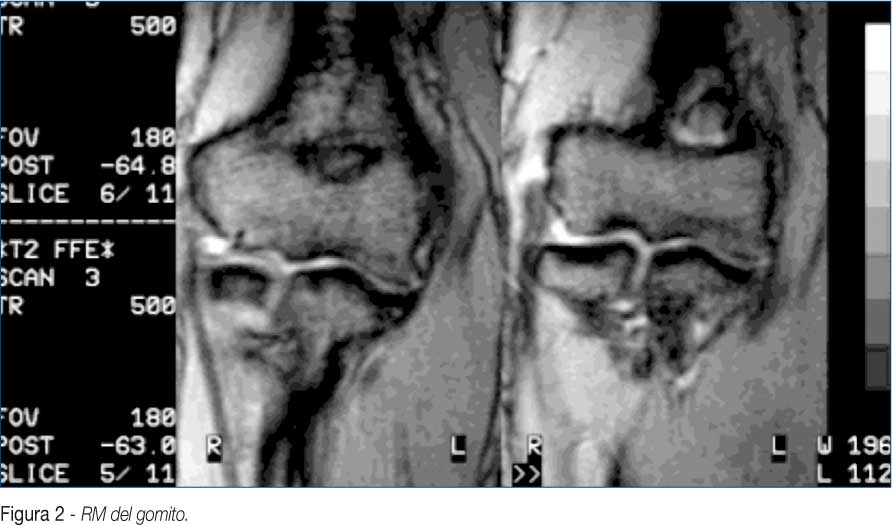
Altri, fra i quali gli autori, per una maggiore facilita di repere (capitello radiale) dell'accesso antero-laterale, fanno esattamente il contrario. Con l'ottica introdotta attraverso l'accesso antero-laterale ed uno strumento palpatore attraverso l'accesso antero-mediale, si ispezionano le strutture mediali; invertendo gli accessi abbiamo una visione delle strutture laterali (Fig.10).
Può essere necessaria una sinoviectomia di minima, che assicura una buona visione e quindi una corretta valutazione dell'anatomia artroscopica normale e patologica.
Complicanze
Sono descritte in letteratura, con percentuali variabili tra 1% e 14% (2-10-11).
Comprendono le complicanze generali dell'artroscopia: infezioni (molto rare), problemi legati all'uso del laccio pneumo-oischemico e alla posizione del paziente, rottura dello strumentario e lesioni iatrogene delle strutture intra-articolari.
Le complicanze più temute dell'artroscopia di gomito, che condizionano la difficoltà e l'affidabilità della tecnica, sono però le lesioni neuro-vascolari. Le strutture nervose più frequentemente compromesse sono il nervo radiale, in nervo interosseo posteriore, il nervo mediano ed il nervo cutaneo mediale dell'avambraccio (2-11).
Le strutture nobili neuro-vascolari possono essere lesionate durante l'esecuzione dei portali, per compressione dovuta alla tumefazione regionale o dall'uso improprio di strumento motorizzato o elettrico. Jones (12) riporta un caso di borsite settica dopo artroscopia di gomito, nella nostra esperienza riportiamo due casi di lesione cutanea da elettrobisturi dopo release artroscopico degli epicondiloidei, risoltisi peraltro spontaneamente. Marcare i reperi ossei, utilizzare aghi da spinale e distendere l'articolazione prima di eseguire gli accessi, utilizzare cannule antireflusso non forate, limitare il più possibile la durata dell'intervento, usare cautela e perizia nel posizionare il paziente e nell'uso dello strumentario, sono alcuni degli accorgimenti utili a ridurre al minimo le complicanze dell'artroscopia di gomito.
Casistica e tecniche chirurgiche specifiche
La nostra esperienza si rifà a 310 artroscopie di gomito effettuate dal Gennaio 1988 al Ottobre 1998, presso la Clinica Ortopedica dell'Università di Genova, e dal Novembre 1998 al Dicembre 1999, presso l'Azienda Ospedaliera Villa Scassi di Genova. I 310 casi, erano così divisi:
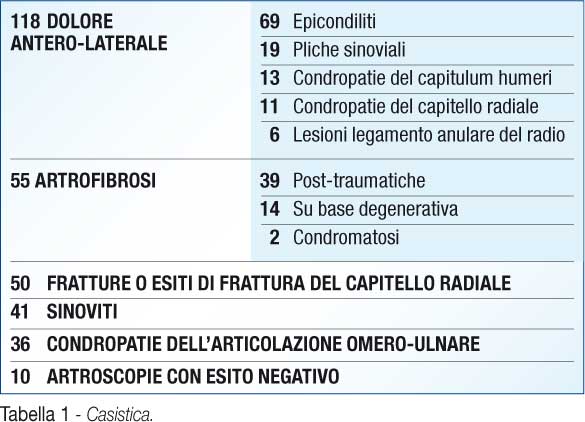
118 lamentavano dolore antero-laterale (69 epicondiliti, 19 pliche sinoviali ipertrofiche patologiche, 13 condropatie del capitulum humeri, 11 condropatie del capitello radiale e 6 lesioni del legamento anulare del radio), 55 artrofibrosi (39 post-traumatiche 14 su base degenerativa 2 condromatosi), 50 fratture o esiti di frattura del capitello radiale appartenenti al II° tipo di Mason, 41 sinoviti croniche, 36 condropatie dell'articolazione omero-ulnare. In 10 casi, trattandosi di sovraccaricho articolare semplice o di patologie extra-articolari passate inosservate, l'artroscopica ha dato esito negativo (Tab.1).
Dei 310 casi, 194 erano maschi, 116 erano femmine, l'età era compresa tra 22 e 65 anni (media 39), in 188 casi l'arto era il destro, in 122 era il sinistro (8 bilaterali).
La distanza dalla comparsa del dolore all'intervento chirurgico è stata variabile da un massimo di 3 anni ad un minimo di 6 mesi per la patologia elettiva. Le varie patologie, sono state trattate mediante le seguenti tecniche chirurgiche:
• Epicondilite. La tecnica chirurgica da noi adottata, solo dopo insuccesso al trattamento medico e fisico per almeno 6 mesi, è quella proposta da Tseng nel 95 (13).
Dopo l'ispezione articolare, invertendo gli accessi (artroscopio per via mediale), si valuta accuratamente l'articolazione radio-omerale, si controlla lo stato del legamento anulare, l'eventuale presenza di sinovite ipertrofica e di capsulite dello sfondato articolare.
Eseguendo movimenti di prono-supinazione, è possibile valutare l'esistenza di un eventuale conflitto tra capsula e tessuto muscolare ipertrofico. Attraverso il portale laterale, mediante strumento motorizzato, si esegue la sinoviectomia dello sfondato articolare e l'asportazione della capsula articolare sino all'esposizione della giunzione mio-tendinea dei muscoli epicondiloidei.
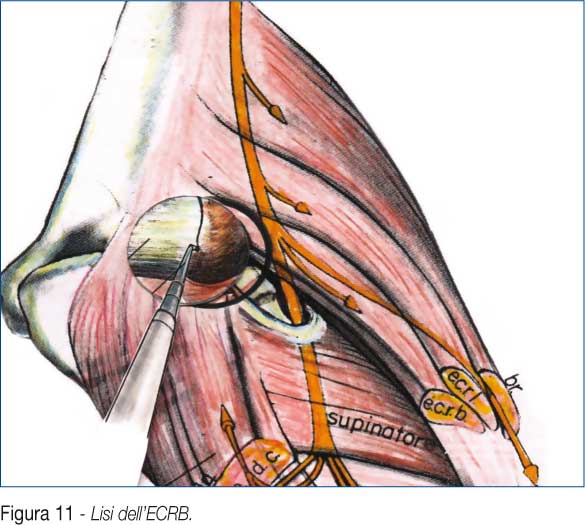
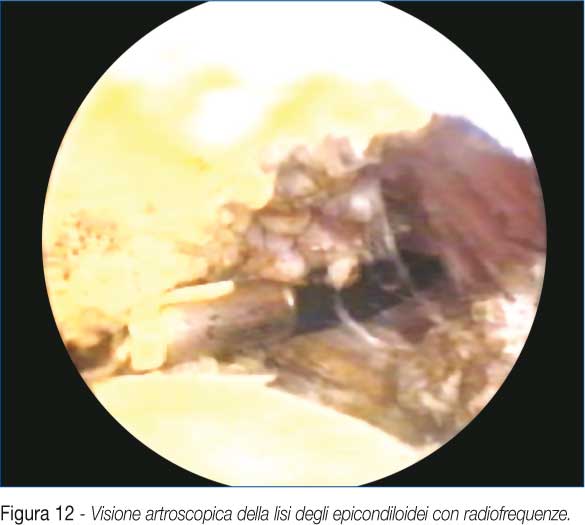
Tramite elettrobisturi, laser, bisturi manuale ad uncino o strumento a radiofrequenze, si esegue la sezione selettiva dei muscoli estensori (ECRB), a livello della giunzione con i tendini (Fig. 11-12). L'atto chirurgico finale è l'appiattimento con rosetta dell'asperità epicondilare.
L'arto è mantenuto al collo per 2 gg. con bendaggio molle; successivamente si inizia una graduale mobilizzazione sia attiva che passiva, sino alla funzionalità completa che di solito avviene dopo 7-8 gg. Il riequilibrio tra i muscoli flessori ed estensori, mediante esercizi di allungamento muscolare e stimolazioni elettriche, inizia dopo 15 gg. La ginnastica isotonica e isometrica è concessa dopo 20 gg. La ripresa dell'attività lavorativa e sportiva e concessa dopo 40 gg., con particolare riguardo ai lavoratori manuali e agli sport che implichino un alto sovraccarico articolare.
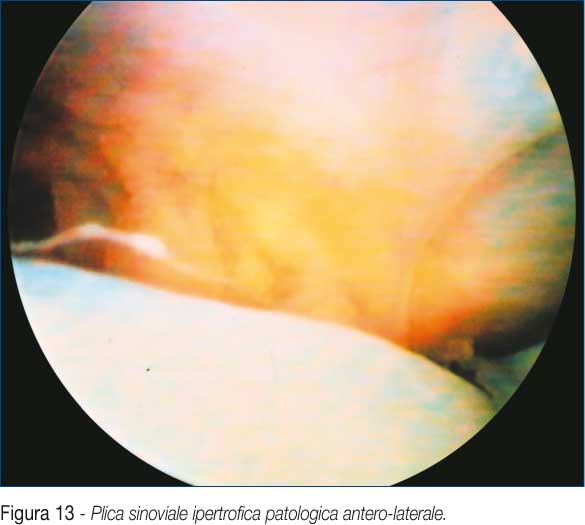
• Plica sinoviale ipertrofica patologica. è un'ipertrofia sinoviale localizzata, espressione clinica di una patologia cronica da sovraccarico del compartimento articolare antero-laterale. Già Boyd nel 73 e Nirschl nel 78 (14), rispettivamente su casistiche di 871 e 1213 gomiti operati a cielo aperto, riscontrarono, con una certa frequenza, un "tessuto sinoviale ipertrofico a livello della guancia laterale in rapporto con la capsula, i tessuti molli e le strutture articolari"; sottolineando l'importanza dell'asportazione di tale tessuto per conseguire il successo dell'intervento. Successivamente altri autori (15-16), in studi artroscopici su atleti con sovraccarico articolare del gomito, descrissero una "formazione sinoviale laterale ipertrofica a diretto contatto con l'articolazione omero-radiale" (Fig. 13). La plica sinoviale ipertrofica patologica entra in conflitto con le strutture articolari causando lesioni condrali e del legamento anulare del radio. All'escissione di tale tessuto, che si esegue con cura, mediante strumento motorizzato attraverso l'accesso laterale, segue la remissione dei sintomi.
• Condropatie. Possono essere post-traumatiche, micro-traumatiche da sovraccarico funzionale, da conflitto (in presenza di una plica sinoviale ipertrofica patologica), o rientrare in un quadro degenerativo o infiammatorio dell'intera articolazione.
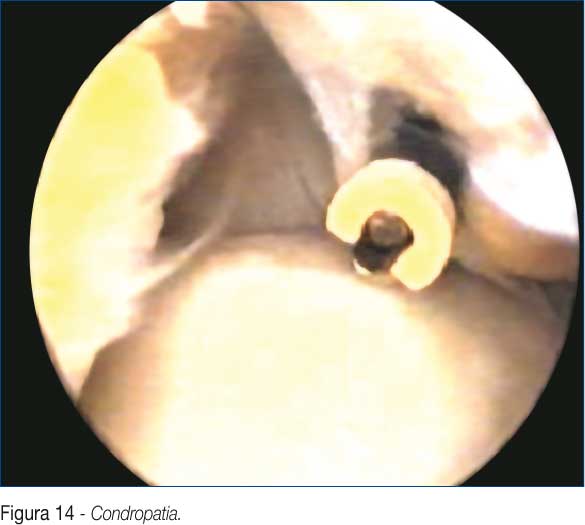
Chirurgicamente si possono eseguire shaving e debridement del focolaio, allo scopo di provocare la formazione di tessuto cicatriziale fibro-cartilagineo, come per qualsiasi altro distretto articolare (Fig. 14).
Non essendo il gomito un'articolazione di carico, in genere questo tessuto cicatriziale neo-formato è sufficiente a dare buoni risultati.
• Lesioni del legamento anulare del radio. Difficili da diagnosticare senza il supporto della Rm, le lesioni del legamento anulare del radio, possono causare intenso delore antero-laterale specialmente durante la prono-supinazione e lo stress in valgo. L'artroscopia, oltre a permettere una precisa valutazione di queste lesioni, consente di trattarle chirurgicamente tramite shaving con motorizzato o con strumento a radiofrequenze.
• Artrofibrosi. è una potologia difficile da trattare e dai risultati incerti (17-18). Nei casi gravi, per ottenere un risultato soddisfacente, può essere necessaria una chirurgia mista che comprende un tempo artroscopico ed un tempo a cielo aperto.
Prima dell'intervento occorre studiare attentamente il caso con approfondite indagini strumentali e con un accurato esame clinico. L'imaging ci consente di valutare: la qualità delle superfici articolari, la presenza di calcificazioni, osteofiti e corpi liberi, l'eventuale interessamento delle strutture legamentose, le dimensioni e la qualità della superficie capsulare.
I tempi chirurgici artroscopici comprendono: l'artrolisi anteriore con motorizzato, la ricerca e l'asportazione di calcificazioni e corpi liberi intra-articolari, la resezione di osteofiti, l'eventuale resezione del capitello radiale, la capsulotomia-capsulolisi anteriore, l'artrolisi posteriore, la liberazione della fossetta olecranica omerale anteriore e/o posteriore e la mobilizzazione articolare che, a questo punto deve essere molto facile.
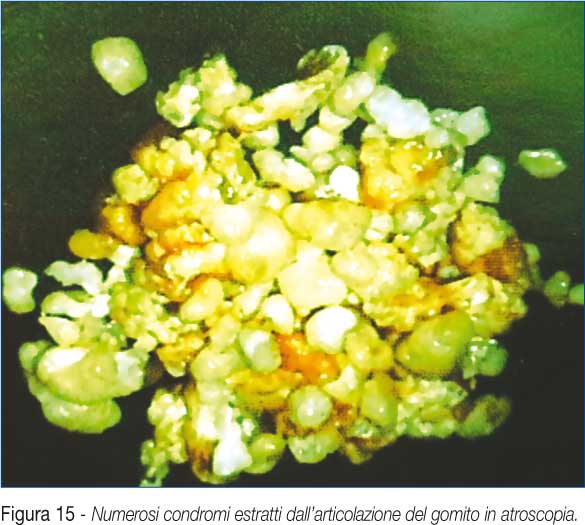
Nel post-operatorio applichiamo una doccia gessata per 48 ore, trascorse le quali eseguiamo mobilizzazione attiva e passiva. In 2 casi la rigidità articolare era dovuta ad una condromatosi, in questi casi la sinoviectomia con motorizzato, lo shaving articolare e l'asportazione dei condromi è stata sufficiente per un buon recupero dell'articolarità (Fig. 15).
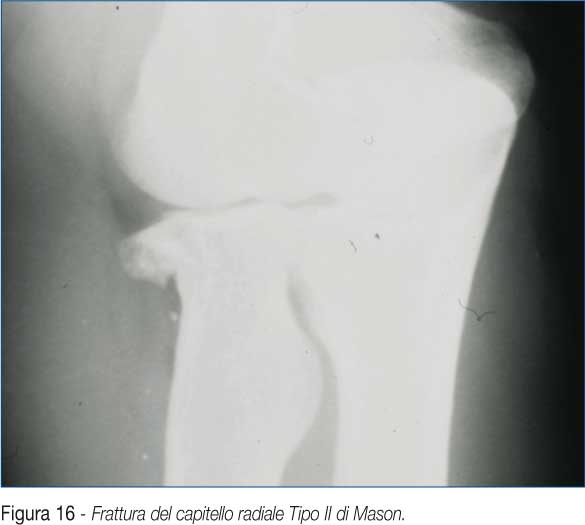
• Fratture o esiti di frattura del capitello radiale. Abbiamo trattato per via artroscopica solo le fratture del tipo II di Mason (fratture del capitello con spostamento) (Fig. 16).
Abbiamo considerando come indicazione all'artroscopia i seguenti parametri: spostamento > di 2 mm, interessamento di più del 30 % della superficie della testa, presenza di impedimento al movimento.
In questi casi la tecnica chirurgica usata è stata l'asportazione del frammento.
• Sinoviti. Le gravi sinoviti, specialmente se si tratta di gomiti reumatici, richiedono sinoviectomie totali che danno risultati scarsi; le forme parziali da sovraccarico articolare, hanno invece un grosso beneficio dal trattamento artroscopico.
L'asportazione del tessuto sinoviale anteriore e posteriore viene fatto con strumento motorizzato (full radius resector).
Conclusioni
L'artroscopia di gomito, nonostante lo sviluppo tecnologico e scientifico avvenuto negli ultimi anni, che ha reso questa tecnica più a portata di chirurgo, rimane una chirurgia difficile, riservata a chirurghi artroscopisti esperti nell'anatomia, della patologia e delle tecniche chirurgiche del gomito.
Nonostante numerosi studi anatomici abbiano definito vie d'accesso all'articolazione del gomito precise e sicure, il rischio di lesioni iatrogene delle strutture neuro-vascolari rimane alto.
Oltre ad una serie di importanti dettagli riguardanti la posizione del paziente, l'esecuzione dei portali artroscopici e la procedura chirurgica; per ridurre al minimo il rischio di complicanze, riteniamo che sia fondamentale uno studio approfondito di ciascun caso clinico, tenendo sempre presenti le corrette indicazioni e controindicazioni della tecnica artroscopica del gomito. Numerose patologie articolari del gomito possono quindi essere trattate per via artroscopica con gli ormai noti vantaggi rispetto alla chirurgia aperta : minime incisioni, minor rischio di retrazione cicatriziale, ripresa più rapida dell'attività lavorativa e sportiva, intervento più mirato e miglior risultato estetico. ■
Bibliografia
1. Poehling GG e coll. Elbow Arthroscopy: a New Tecnique. Arthroscopy 1989 ; 5 : 222 – 224.
2. Lynch GJ, e coll. Neurovascular Anatomy and Elbow Arthroscopy: Inherent Risks. Arthroscopy 1986 ; 2 : 190 – 197.
3. Small NC. Complications in Arthroscopic Surgery Performed by Experienced Arthroscopist. Arthroscopy 1988; 2 : 215 – 221.
4. McGinty JB e coll. Operative Arthroscopy, Second Edition, Lippincott – Raven. 1996; 57-58-59-60-61-62: 821 – 896.
5. Burman MS. Arthroscopy or the Direct Visualization of Joints: an Experimental Cadaver Study. J Bone Joint Surg 1931; 13: 699 – 695.
6. Lindenfeld TN. Medial Approach in Elbow Arthroscopy. Am. J. Sports Med. 1990 ; 18 : 413 – 417.
7. Poehling GG e coll. Arthroscopy of the Elbow. ICL 1995 ; 44 : 217.
8. Verhaar J e coll. Risk of Neurovascular Injury in Elbow Arthroscopy: Starting Anteromedially or Anterolaterally? Arthroscopy; 1991; 7 (3) : 287 – 290.
9. Andrews JR e coll. Arthroscopy of the Elbow. Arthroscopy 1985; 1: 97 – 107.
10. O'Driscol SW e coll. Arthroscopy of the Elbow. J Bone Joint Surg Am, 1992; 74: 84 – 94.
11. Guhl JF e coll. Arthroscopy end Arthroscopic Surgery of the Elbow. Orthopaedics 1995; 8: 1290 – 1296.
12. Jones GS e coll. Arthroscopic Capsular Release of Flexion Contractures of the Elbow. Arthroscopy 1993; 9 : 227 – 283.
13. Tseng V. Erthroscopic Lateral Release for Treatment of Tennis Elbow 13th Annual Meeting AANA Orlando FLA Book Abstract. 1995.
14. Nirschl RP e coll. Tennis Elbow : the Surgical Treatment of Lateral Epicondylitis. J Bone Joint Surg 1979 ; 61 A : 832 – 839.
15. Soffer SR e coll. Arthroscopic Surgical Procedures of Elbow: Common Cases. In: Andreaws Jr, Soffer SR. Eds. Elbow Arthroscopy. St. Luis : Mosby-year Book, Inc. 1994: 74.
16. Clark RP e coll. Simptomatyc Lateral Synovial Fringe of the Elbow Joint. Arthroscopy 1988; 4 : 112 – 116.
17. Glynn JJ e coll. Flexion and Extension Contracture of the Elbow: Surgical Management. Clin Orthop 1976; 117 : 289 – 291.
18. Urbaniak JR e coll. Correction of Post-traumatic Flexion Contracture of the Elbow by Anterior Capsulotomy. J Bone Joint Surg Am. 1985 ; 67 : 1160 – 1164.
19. Caspari RB. Elbow Artrhroscopy. Atti del 14° congresso della S.I.A. : 212 – 213.
20. Adriani E e coll. Le complicanze dell'artroscopia di gomito. Atti del 14° congresso nazionale della S.I.A.: 214 – 218.
21. Priano F e coll. L'Artroscopia di Gomito: Patologia delle Parti Molli. Atti del 5° Meeting Regionale dell'A.L.A. : 29 – 32.
22. Carson WG Jr e coll. Diagnostic Arthroscopy ef the Elbow: Surgical Technique and Arthroscopic and Portal Anatomy. Operative Arthroscopy. New York : Raven Press, 1991.
23. Gambaro GA e coll. Il Gomito: Diagnostica per Immagini. Atti del 5° Meeting Regionale dell'A.L.A. :24 – 25.
|
|