Laserterapia e rieducazione
propriocettiva: nuove prospettive nella riatletizzazione delle lesioni distorsive dell’articolazione
tibio-tarsica
D. Vittore 1, M. Nisi 2, L. Rotuno 3, M. Ranieri 4, D. Sinesi 5
1 Università degli Studi di Bari, Facoltà di Medicina e Chirurgia, Professore Associato di Ortopedia e Traumatologia; 2Università degli Studi di Bari, Facoltà di Medicina e Chirurgia; 3Medico dello Sport, Studio medico polispecialistico Rotunno; 4Università degli Studi di Bari, Facoltà di Medicina e Chirurgia, Professore Associato di Medicina Fisica e Riabilitativa; 5 Azienda Ospedaliero-Universitaria Policlinico di Bari, Responsabile Centro di riferimento regionale Medicina dello sport.
Attualmente, la distorsione di caviglia è l’infortunio più comune nello sport. [1-9] Nonostante l’elevata incidenza e morbilità potenziale di tale patologia, non esiste ancora un trattamento che ne costituisca un protocollo standard. Sebbene molti pazienti possano essere trattati con metodi di trattamento conservativo, l’infortunio alla caviglia è stato segnalato causare sintomi tardivi che possono portare a svariati problemi nel 20%- 40% dei pazienti. [10-13] Smith e Reichl[9] hanno condotto uno studio in cui questa frequenza ha raggiunto il 50% tra i giocatori di basket con riferita riduzione delle prestazioni nel 15% di questi.
In generale, l’approccio verso il dolore cronico alla caviglia non è adeguato; i problemi specifici non sono correttamente diagnosticati non essendo spesso disponibili adeguate attrezzature diagnostiche[14]. Perciò, la maggior parte dei pazienti con problemi alla caviglia sono abituati alla loro condizione attuale presentando limitazione funzionale in numerose attività della loro vita.
Al fine di evitare invalidanti sequele dopo un episodio distorsivo della caviglia nonché eventuali recidive nei pazienti con instabilità cronica della caviglia, si è indagato sul ruolo della laserterapia ad alta energia in fase acuta e su quello della rieducazione propriocettiva in fase sub-acuta.
Il primo obiettivo della terapia della fase acuta (prime 24-48 h) dei traumi distorsivi dell’articolazione tibio-tarsica resta comunque il controllo del versamento articolare ottenibile attraverso l’applicazione del protocollo PRICE[12] è: Protection, Rest, Ice [13], Compression (con bendaggio elasto-compressivo o con tutori), Elevation, ovvero sfruttando l’azione antinfiammatoria della crioterapia e antiedemigena della elevazione e compressione dell’articolazione lesa.
Laserterapia ad alta energia (1064 nm)
Sono stati ampiamente dimostrati gli effetti biologici delle interazioni tra laser e tessuti:
• Produzione di calore: per effetto termico della radiazione laser
• Aumento dell'attività mitotica cellulare per effetto dell’assorbimento fotochimico della radiazione laser da parte dei citocromi presenti negli enzimi della catena respiratoria mitocondriale con conseguente notevole aumento dello scambio di energia nelle reazioni di respirazione cellulare
• Degradazione e coagulazione delle proteine, lisi termica dei tessuti superficiali (per esasperazione dell’effetto termico)
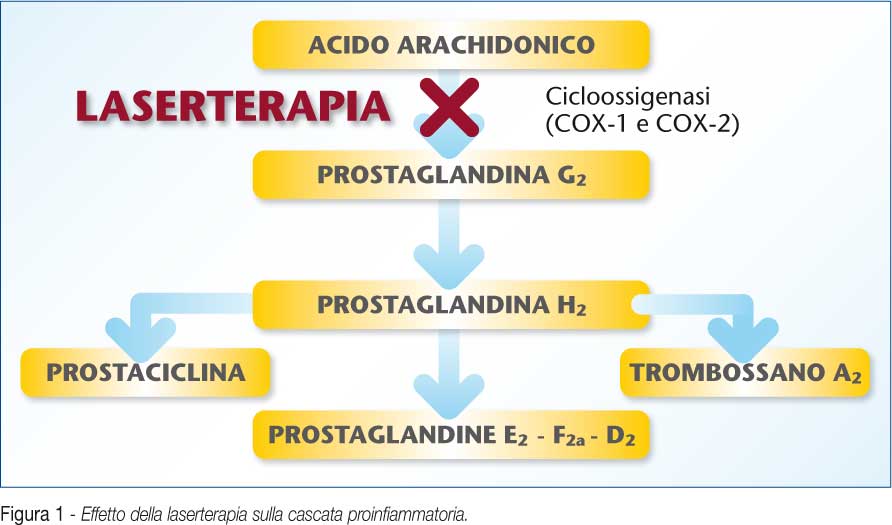
• Effetto antiedemigeno, antinfiammatorio e disidratante tissutale mediato dalla trasformazione di prostaglandine in prostacicline con conseguente blocco della via ciclossigenasica[24]
• Iperpolarizzazione delle fibre nervose e dei recettori con conseguente effetto analgesico [24]
• Attivazione del microcircolo [25]
• Attivazione della peristalsi linfatica [25]
• Neoangiogenesi[25]
|
A bassa potenza (LILT: LowIntensity Laser Therapy) la laserterapia riattiva i meccanismi di controllo della produzione cartilaginea e di biostimolazione a livello cellulare in caso di iniziali degenerazioni.
A potenze più elevate (HEL: High Energy Laser) prevale l’effetto antiedemigeno, anti-infiammatorio e disidratante tissutale [24].
Mediante opportuna defocalizzazione del raggio laser, è possibile ottenere un minore assorbimento da parte dei tessuti con una notevole diffusione interna ed in profondità della radiazione luminosa in maniera uniforme (fenomeno dello scattering)[24, 25].
La possibilità di defocalizzare il laser unita all’elevata potenza permette un efficace trattamento di strutture profonde e di vaste dimensioni ed è quindi un validissimo presidio terapeutico specialmente nell’ambito della traumatologia sportiva.
Attualmente le patologie per le quali viene posta indicazione alla laserterapia ad alta energia sono:
• tendinopatie inserzionali (spalla, gomito, mano anca, ginocchio, piede)
• borsiti
• fasciti
• metatarsalgie
• impingement syndrome
• postumi contusivi
• postumi distorsivi
|
Il nostro lavoro dimostra che a queste indicazioni note può essere aggiunta l’indicazione alla laserterapia ad alta energia nell’ambito del trattamento della fase acuta e subacuta dei traumi distorsivi dell’articolazione tibio-tarsica. La ratio di questa nuova indicazione si basa essenzialmente sullo sfruttamento dell’attività antinfiammatoria, antiedemigena, e disidratante tissutale della laserterapia che è stata precedentemente descritta. (Figura 1)
Rieducazione funzionale propriocettiva
La rieducazione, secondo il grado di lesione e dopo le opportune valutazioni e gli eventuali trattamenti ortopedici/fisici, deve seguire al più presto l’evento traumatico per garantire il recupero delle caratteristiche statico-dinamiche del piede e ripristinare le capacità adattative dello stesso nelle varie situazioni ambientali[27].
In conseguenza di una lesione capsulo-legamentosa a carico della aricolazione tibio-tarsica, infatti, si instaura una lassità articolare dovuta alla rottura dei freni articolari ed una instabilità che peggiora per l’eventuale limitazione funzionale legata ai presidi gessati o ad altro materiale impiegato per la stabilizzazione dell’articolazione. [28, 29, 30] L’alterata sensibilità propriocettiva che ne deriva determina una riduzione dei segnali afferenti che partono dai meccanocettori; ciò crea una labile costruzione del progetto motorio con una conseguente incoordinazione motoria che induce instabilità nel piede e lo predispone ad altri eventi di tipo lesivo. [31] Otter [32] ha infatti dimostrato che il 73 % delle distorsioni di caviglia si verificano in caviglie precedentemente interessate da lesioni distorsive; Gli individui con una pregressa distorsione della caviglia hanno una maggiore incidenza di recidive e/o di instabilità cronica della caviglia.[33, 34]
Si deduce che in caviglie precedentemente interessate da lesioni distorsive esitino alcuni fattori di rischio che predispongono alle recidive:
• Danneggiamento funzionale dei propriocettori nei legamenti della caviglia [35]
• Instabilità [36, 37]
• Debolezza muscolare [36, 37]
• Limitata mobilità della caviglia[36, 37]
|
Occorre pertanto programmare un adeguato piano kinesiterapico mediante esercizi propriocettivi e di stabilizzazione muscolare basati su stimolazioni periferiche che hanno lo scopo di costruire, a livello superiore, lo schema fisiologico di difesa delle componenti articolari che compensa quel deficit funzionale instaurato dall’evento lesivo. Risulta evidente che il trattamento deve iniziare quando l’articolazione non è più dolente ed è obiettivabile il raggiungimento di un grado sufficiente di mobilità, quadro clinico possibile dopo aver sottoposto l’articolazione ad un periodo di mobilizzazione passiva o auto-passiva finalizzata al recupero dei movimenti fisiologici di flessione dorsale, supinazione plantare, pronazione, supinazione, adduzione, abduzione, inversione ed eversione.
Il sistema Balance Board
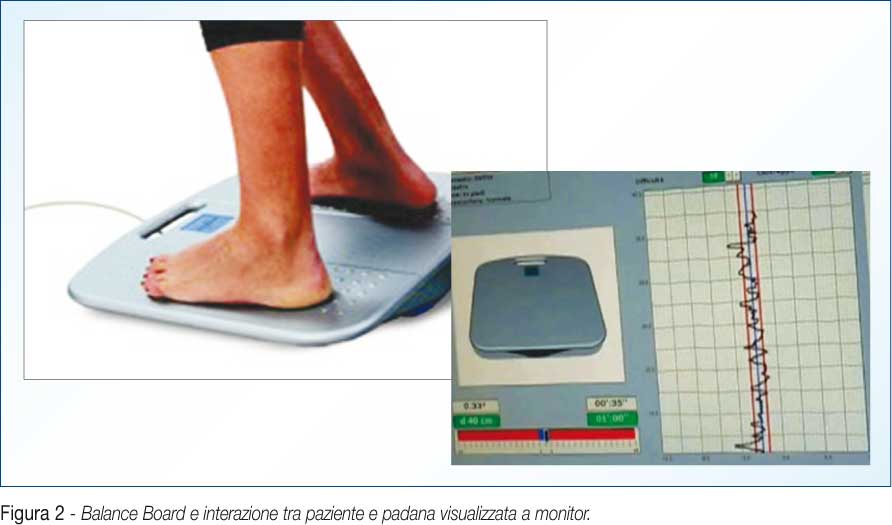
La “Balance Board” (pedana mobile elettronica) è una soluzione tecnologica avanzata che combina una classica pedana basculante a raggio variabile con un sistema di gestione elettronico, gestito da un software di controllo che è in grado di visualizzare sul monitor di un computer l’interazione tra paziente e pedana, evidenziando così eventuali anomalie funzionali del piede in prono-supinazione ed in flesso-estensione ed eventuali alterazioni del controllo della postura e della stazione eretta in situazioni di instabilità. Il sistema Balance Board è in grado quindi di fornire una valutazione oggettiva della percezione che il paziente ha del suo atto motorio e ciò permette al riabilitatore di quantificare obiettivamente la performance propriocettiva del paziente potendo così valutare obiettivamente il recupero della percezione cinetica dei movimenti del paziente stesso [38]. Grazie alle informazioni ottenute dal sistema il riabilitatore può quindi decidere se modificare il programma riabilitativo, promuovendo maggiormente gli esercizi di tipo propriocettivo o limitando quelli per il recupero della forza e della motricità. Altro punto importantissimo è la possibilità di poter modificare le resistenze attive, grazie ad un sistema di pistoni dinamici: ciò permette al riabilitatore di introdurre un lavoro muscolare di tipo isocinetico, mentre la resistenza della pedana può essere modificata settorialmente a seconda delle esigenze[39].
Una delle caratteristiche più importanti della pedana mobile elettronica è quella di fornire all’operatore la possibilità di definire direttamente sul computer i movimenti che il paziente compie sulla pedana, sotto forma di tracciati riabilitativi di training. Questo è un aspetto caratteristico fondamentale se si considera che, soprattutto in fase sub-acuta, il paziente riceve dai suoi segmenti articolari, soprattutto quello sede di lesione, informazioni assai alterate provenienti dalla altrettanto alterata sensibilità propriocettiva cinestesica. Al paziente che sale sulla pedana basculante si chiede di indirizzare la sua concentrazione sul monitor sul quale deve visualizzare due linee rosse che costituiranno il suo target: con i piedi il paziente si accorgerà di disegnare delle linee sullo schermo e il suo compito motorio consisterà nel cercare di tenere le linee disegnate all’interno delle linee rosse per il maggior tempo possibile. Il movimento della pedana viene fedelmente riprodotto sullo schermo in modo che il paziente possa visualizzarlo e correggerlo. (Figura 2) Il sistema, inoltre, emette segnali acustici di intensità e timbro proporzionali all’entità della fuoriuscita della linea disegnata dal paziente fornendo, in tal modo, biofeedback acustici che, insieme alle informazioni provenienti dal canale visivo, costituiscono canali di afferenze propriocettive completamente distinti dal canale della propriocettività residua che, come già spiegato, specie in fase sub-acuta risulta drasticamente compromessa ed inefficiente.
Il sistema di controllo della balance board, costituito essenzialmente da una scheda di acquisizione dati in grado di tradurre elettronicamente tutti i minimi spostamenti angolari compiuti dalla sofisticata pedana mobile, converte ogni singolo movimento in segnali elettrici che vengono poi processati da un personal computer. Il risultato ottenuto è di grande utilità sia per il paziente che per l’operatore. Il paziente può disporre di un continuo feedback visivo che gli consente di stabilire un rapporto di confronto tra ciò che “sente” a livello cinestesico e ciò che realmente produce. In sostanza il paziente è in grado di ricostruire gradualmente la corretta mappa delle sensazioni propriocettive. Il Sistema è in grado di fornire una valutazione oggettiva della sensibilità propriocettiva, intesa come valutazione della percezione che il soggetto ha del proprio atto motorio.
La valutazione oggettiva permette al riabilitatore di capire se il paziente recupera gradualmente la percezione cinetica del movimento. Nello specifico il software è in grado di fornire alcuni valori fondamentali nell’ambito della valutazione dello status e del training propriocettivo:
• Area totale: è la superficie totale sottesa alla curva disegnata dai movimenti del paziente
• Area esterna: è la superficie sottesa a quel tratto di curva che resta al di fuori delle linee rosse che delimitano il target motorio di ogni singola sessione di valutazione/training propriocettivo
• Tempo esterno: è la somma dei tempi di permanenza della curva, disegnata dai movimenti del paziente, al di fuori delle linee rosse
• Tempo di rientro: è la media dei tempi necessari a “rientrare” ovvero a riportare le linee disegnate dall’esterno all’interno delle linee rosse.
• Performance: è una sorta di “summa” dei valori precedenti. è il software a fornirlo ed è utile, sia per il paziente che per il riabilitatore, perché fornisce un riscontro immediato in grado di caratterizzare, in maniera sintetica e chiara, la sessione di training/valutazione propriocettiva appena conclusa.
|
Il sistema è inoltre in grado di memorizzare i tracciati ottenuti dal paziente e può archiviarli automaticamente in una cartella personale, permettendo, in tal modo, un successivo confronto tra i tracciati stessi.
Materiali e metodi
Pazienti
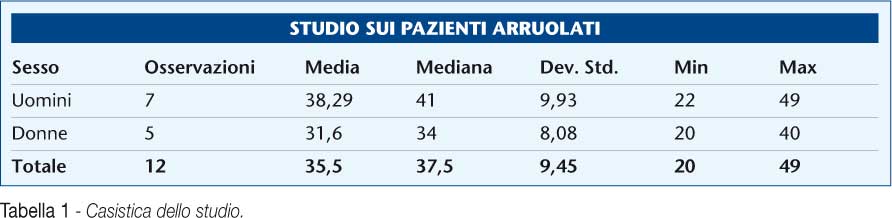
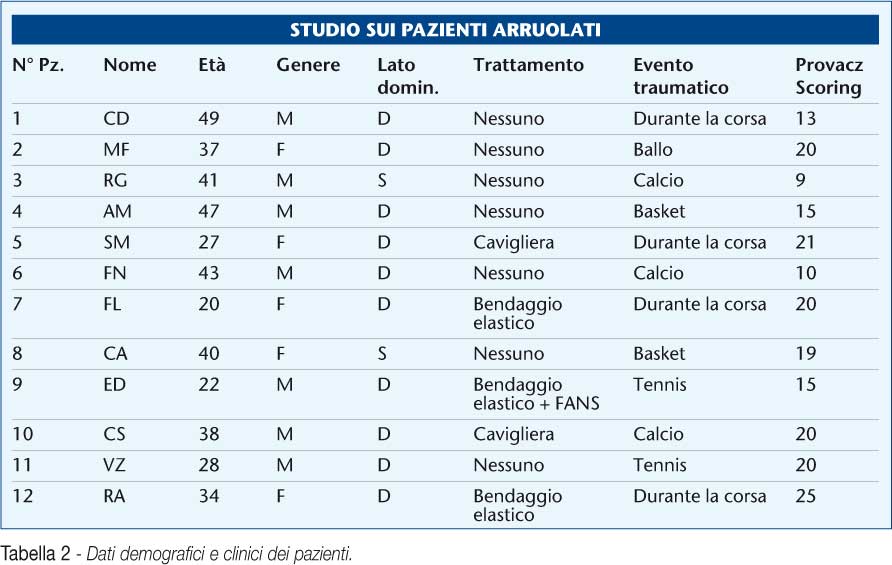
Dodici pazienti afferenti alla U.O. di Medicina dello Sport del Policlinico di Bari tra ottobre 2010 e maggio 2011 sono stati inclusi nello studio. I pazienti arruolati avevano riportato traumi distorsivi di vario grado della caviglia con conseguente dolore e gonfiore (≥ 3-4 giorni), seguiti da un senso di instabilità della articolazione tibio-tarsica. (Tabella 1)
Cinque pazienti erano femmine, sette maschi. La fascia d’età era di 20-49 anni, con un’età media di 35,5 anni. Per molti pazienti (8 su 12) l’infortunio era una recidiva.
Sei pazienti avevano una storia di due infortuni gravi, due avevano subito tre infortuni; i restanti quattro pazienti erano al primo episodio. L’infortunio alla caviglia è avvenuto facendo sport (allenamento o competizione) in tutti i pazienti: calcio (3 pazienti), ballo (1 paziente), corsa (4 pazienti), tennis (2 pazienti), basket (2 pazienti).
Sette pazienti non avevano ricevuto alcun trattamento prima del nostro intervento, a due era stato applicato un bendaggio elastico, ad un paziente oltre alla benda elastica erano stati somministrati farmaci anti-infiammatori non steroidei (FANS), a due era stata applicata una cavigliera. Il nostro studio comprende pazienti con sole lesioni distorsive dell’articolazione tibio-tarsica.
Pazienti con storia di fratture della caviglia, lesioni della cartilagine documentata, o patologie dell'anca o del ginocchio sono stati esclusi dal gruppo di controllo. Raccolta dei dati Dopo la valutazione iniziale, sono stati rilevati parametri utili alla descrizione del campione:
• Dati demografici (età e sesso) ed anamnestici dei pazienti (tipo e sede della lesione, evento scatenante, presenza di ecchimosi nella parte anterolaterale della caviglia durante l’infortunio, eventuale trattamento) (Tabella 2)
• Obiettività clinica (edema dei tessuti molli periarticolari, range di movimento articolare, test del cassetto anteriore e prove di inclinazione astragalica)
• Valutazione strumentale
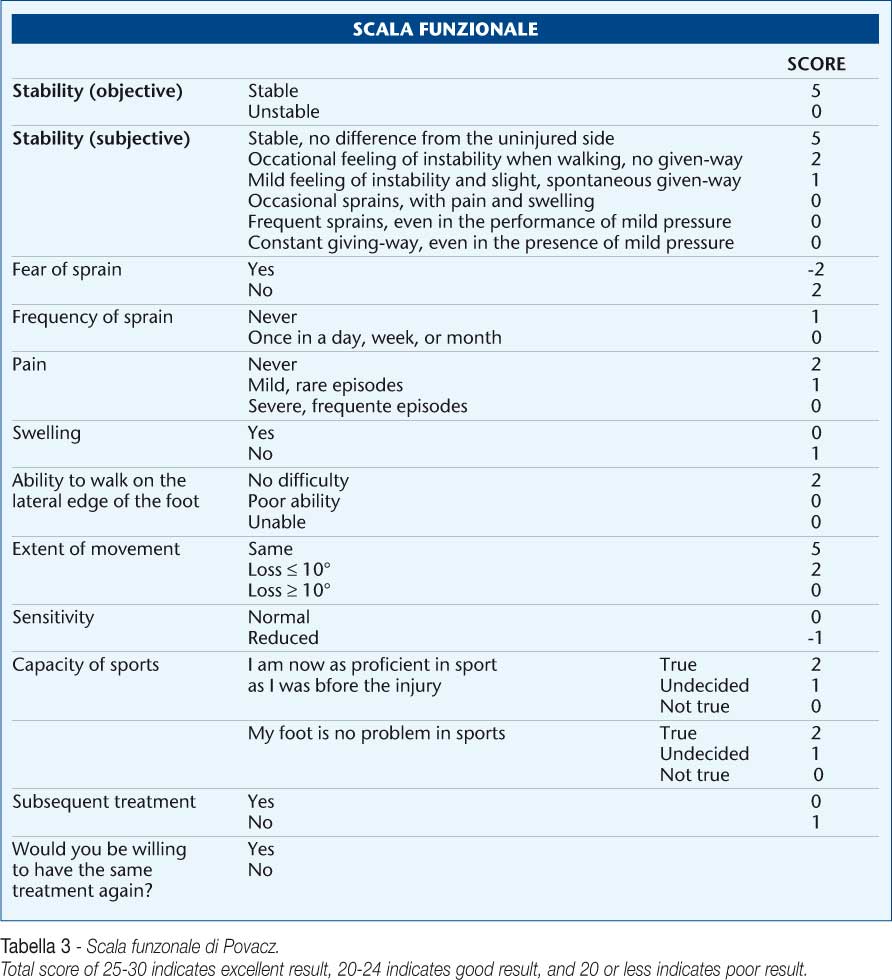
• Punteggio su scala funzionale definito da Povacz et al. [23] per identificare il grado di instabilità funzionale (Tabella 3).
|
Metodi
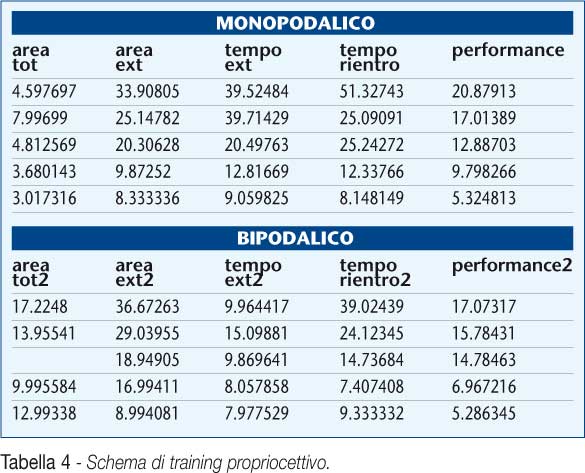
I pazienti arruolati nello studio sono stati sottoposti a 48 ore di protocollo PRICE e, a distanza di circa sette giorni dal trauma, a laserterapia ad alta energia ,effettuando cinque somministrazioni a settimana per due settimane. Al termine della terapia fisica é stato praticato un test valutativo sulla tavola basculante. A partire dalla data di questo primo test (t0) sono state effettuate altre cinque valutazioni, tutte a sette giorni di distanza le une dalle altre (t1,t2,t3, t4, t5). Nell’intervallo tra una valutazione funzionale e la successiva i pazienti continuavano il proprio circuito di riabilitazione propriocettiva eseguendo, nel caso specifico, un apposito training propriocettivo impostato grazie al software della balance board. (Tabella 4)
L’analisi statistica
L'analisi statistica è stata effettuata con il programma Stata 11.0 SE (STATACorpSoftware, Lakeway Drive, College Station, Texas, USA). Il test statistico utilizzato per l’analisi dei dati ricavati è il test t-Student per dati appaiati.
La scelta deriva dalla necessità di valutare coppie di rilevazioni riferite agli stessi soggetti (per es. area totale misurata sullo stesso soggetto alla fine della prima settimana e alla fine della seconda) e il test t per dati appaiati ammette che le coppie di osservazioni siano non indipendenti ma riferite alla stessa unità statistica.
Con tale procedura è stato dunque operato un confronto tra i dati ricavati dal test al tempo 0 (ovvero appena il quadro clinico post-acuto non controindicava la somministrazione del test) e i dati ricavati da ciascuna delle rilevazioni successive.
Risultati
Case report
Esemplificativo dell’esperienza riabilitativa con laserterapia ad alta energia e tavola basculante elettronica a raggio variabile è il caso di una atleta di 35 anni con una lesione distorsiva di II grado dell’articolazione tibio-tarsica di sinistra, riportata durante una sessione di running. La paziente, giunta alla nostra osservazione con un quadro articolare ancora vistosamente compromesso, è stata sottoposta a 48 ore di protocollo PRICE. Trascorsi sette giorni dall’episodio distorsivo, ha effettuato un ciclo di laserterapia ad alta energia (cinque somministrazioni a settimana per due settimane).
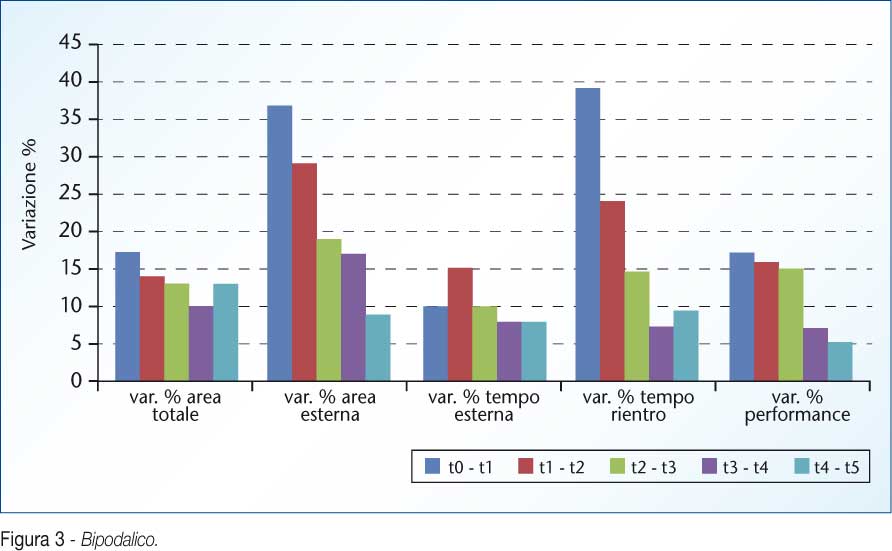
Al termine della terapia fisica l’obiettività articolare appariva nettamente migliorata al punto di consentire l’effettuazione di un test valutativo sulla tavola basculante, seguito da ulteriori test come impostato nel protocollo dello studio e intervallato dal ciclo di riabilitazione propriocettiva tramite balance board. I dati ricavati dal sistema, sia in appoggio mono che in appoggio bipodalico, sono riportati in tabella Di ciascun parametro considerato (area totale, area esterna, tempo esterno, tempo rientro, performance) abbiamo analizzato le variazioni percentuali tra:
– valore iniziale (t0)
– ciascuna valutazione
intermedia (t1-t5)
|
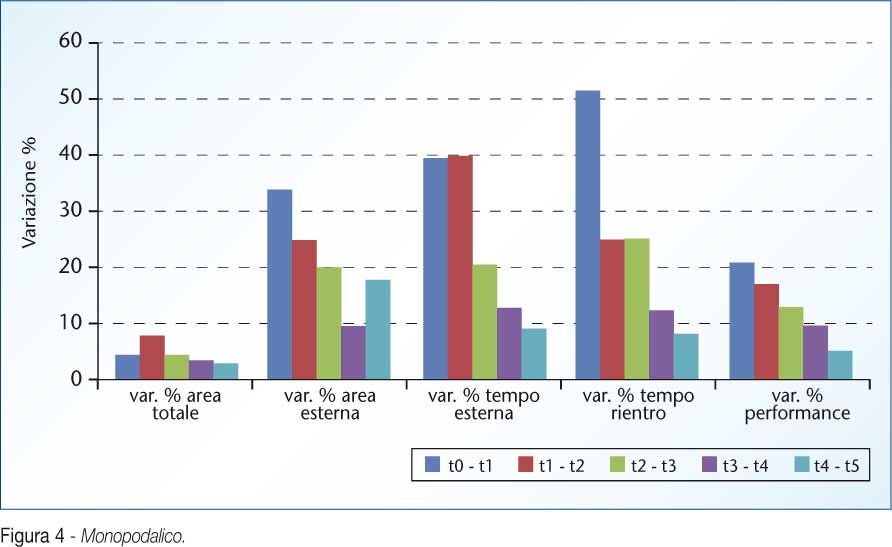
evidenziando così sensibili differenze già tra la prima e la seconda rilevazione per la maggior parte dei parametri (Figura 3, 4).
Questo è già un buon indice della reale efficacia della metodica sperimentata, indice che è stato confermato dai test statistici effettuati successivamente sull’intero campione.
Gli altri casi trattati
Sono stati analizzati i dati ricavati dai test effettuati su 12 pazienti, 7 uomini e 5 donne, di età compresa tra 20 e 49 anni con lesioni distorsive variabili tra il I ed il III grado. Tutti sono stati sottoposi agli step terapeutico-valutativi già descritti. (Tabella 1)
In tutti i confronti è stato dimostrato un guadagno propriocettivo valutato statisticamente significativo.
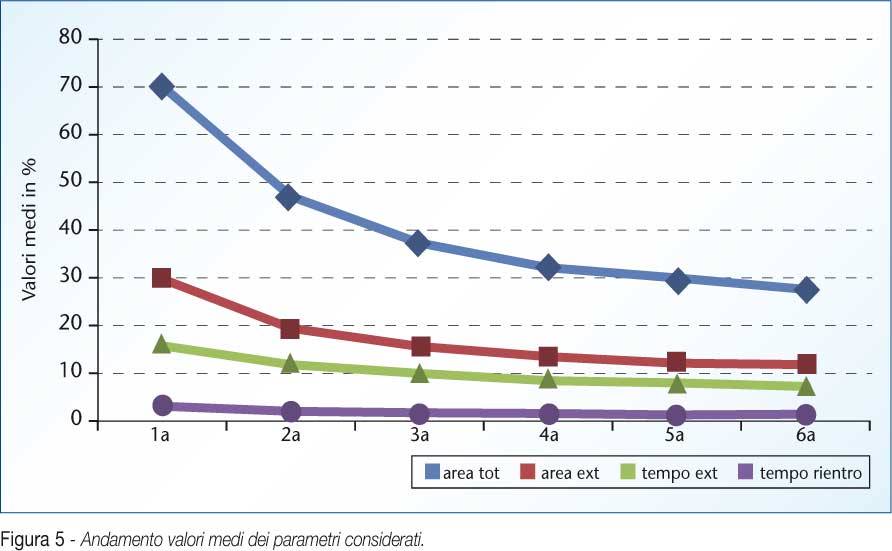
Nel grafico accanto è evidente l’andamento, nel tempo, dei valori medi di ciascun parametro considerato. Il caratteristico trend discendente delle curve è indice di una riduzione di tutti i parametri considerati (area totale, area esterna, tempo esterno, tempo di rientro), riduzione che ben correla con un progressivo guadagno propriocettivo. (Figura 5)
Discussione
La distorsione alla caviglia è l'infortunio più comune dello sport. [1-9] Dopo le prime 48 ore in cui va ottenuto il controllo del versamento articolare attraverso l'applicazione del protocollo PRICE, pur con l’ovvia necessità di una valutazione caso-specifica, è già possibile ipotizzare l’utilizzo della laserterapia ad alta energia (1064 nm) per accelerare i processi biologici che permetteranno poi di creare i presupposti, in tempi talvolta molto brevi, per una precoce mobilizzazione attiva/passiva della caviglia infortunata e per l’avvio di protocolli di riabilitazione funzionale e neurosensoriale dell’articolazione lesa.
Brostrom[40] ha riscontrato nell’85% dei casi la rottura dei legamenti del comparto laterale dopo traumi in inversione.
Come conseguenza di tale tipologia di danno, la stabilizzazione statica della caviglia è compromessa e quindi la frequenza di distorsioni ricorrenti è maggiore.
Gam e Newton[19] hanno condotto uno studio nel quale si dimostra una significativa perdita della sensibilità al movimento passivo nel lato colpito dalla distorsione rispetto al controlaterale sano.
I due ricercatori hanno anche riscontrato uno squilibrio ed una perdita di forza nei due terzi dei loro pazienti ed al termine del loro studio hanno sottolineato l'importanza di valutare il senso propriocettivo del paziente, il cui deficit è direttamente correlabile con la patogenesi del trauma distorsivo ma soprattutto con la patogenesi delle frequenti recidive.
Lentell e Katzman[20]nel loro lavoro su pazienti con lesioni distorsive della caviglia hanno riscontrato un’alterazione dell’equilibrio posturale e dello status propriocettivo ed hanno sottolineato la necessità di utilizzare scale affidabili per la determinazione dei deficit funzionali.
In questo studio, abbiamo valutato il livello propriocettivo dei pazienti con distorsione di caviglia utilizzando la scala funzionale impiegata da Povacz et al.[23]
Una volta stimato il danno propriocettivo occorre costruire un progetto di rieducazione funzionale nell’ambito del quale le tavolette basculanti elettroniche presentano precisi vantaggi rispetto a quelle basculanti classiche, perché oltre a consentire il controllo della stabilità, grazie al feedback visivo in tempo reale, forniscono un’alta frequenza di compiti assegnabili al soggetto attraverso l’analizzatore visivo e permettono di migliorare la funzione del feedback propriocettivo.
I vantaggi delle tavole basculanti elettroniche sono evidenti anche nei confronti delle tavole elettroniche oscillanti: rendono controllabile l’instabilità, presentano una latenza meccanica ininfluente, consentono un’alta frequenza di compiti da svolgere nell’unità di tempo, hanno i requisiti biomeccanici per gestire una inclinazione assegnata. Si può ritenere che le tavole basculanti elettroniche rappresentino una vera evoluzione nella metodologia per la valutazione, la riatletizzazione e lo sviluppo della sensibilità e dei riflessi propriocettivi, la cui innovazione è legata all’abbinamento tra il movimento basculante (e quindi la possibilità di gestire e mantenere qualunque inclinazione della tavola con latenza meccanica nulla) ed il feedback visivo in tempo reale (possibile attraverso il monitoraggio elettronico del movimento basculante). In letteratura sono descritte, tra l’altro, una serie di metodiche che, in lesioni di I e talora di II grado della caviglia negli sportivi, prevedono una rapida mobilizzazione dell’articolazione con l’ausilio della balance board, con un ripristino ottimale della funzionalità tibio-tarsica nel 94% entro 14 giorni [41].
Dopo traumi distorsivi della caviglia, alcuni pazienti continuano ad accusare dolore alla caviglia, gonfiore, senso di instabilità, e distorsioni ricorrenti, in una percentuale variabile tra il 20% ed il 40% della casistica [10-13]. Si è dimostrato che l’entità dei suddetti sintomi non è direttamente correlabile con la gravità della distorsione [11].
Questi dati fanno pensare all’importante ruolo della ginnastica propriocettiva computerizzata nella prevenzione delle recidive oltre che nella fase prettamente riabilitativa [38]. Aspetti spesso trascurato nei piani riabilitativi sono poi quello ludico e gesto-specifico: la presenza di numerosi games nel software del sistema consente all’atleta, notoriamente restio ad eseguire esercizi che reputa noiosi e talora inutili, di riabilitarsi ed in alcuni casi allenarsi in maniera più assidua e con migliore impegno e partecipazione.
Per concludere va detto che già Freeman aveva ben intuito l’importanza della rieducazione funzionale propriocettiva sia nel trattamento delle lesioni distorsive della caviglia che nella prevenzione delle recidive ma le sue tavole avevano il grosso limite di non rendere obiettivabile e misurabile lo status propriocettivo.
Con la metodica descritta, invece, è stato possibile valutare obiettivamente, sia al t0 che nelle varie fasi intermedie, il processo di recupero della sensibilità propriocettiva.
L’analisi dei valori ottenuti dalle varie misurazioni ha indicato che il training sulla tavola migliora in maniera statisticamente significativa gli indici di propriocezione con un evidente parallelismo tra la significativa ripresa nel senso propriocettivo ed il miglioramento del senso di instabilità.
La nostra esperienza, perciò, dimostra che è possibile fornire, sia all’atleta che al riabilitatore, un feedback continuo e preciso del recupero funzionale propriocettivo che consente di calibrare al meglio il training del soggetto e di indirizzare l’allenamento propriocettivo fino a valori-soglia (da stimare in maniera strettamente individuale) che permettano la prevenzione delle recidive. Uno studio recentissimo[42] dimostra infatti che sei settimane di allenamento propriocettivo specifico migliorano la funzione sensitivo-motoria in soggetti con instabilità cronica della caviglia.
Conclusioni
Numerose conferme in Letteratura suggeriscono che il nostro studio è assolutamente in linea con il pensiero scientifico attuale e ci permettono di ipotizzare che l’utilizzo del nostro protocollo, con l’uso di laserterapia ad alta energia in fase acuta seguita da uno specifico programma di rieducazione propriocettiva, possa essere considerato il gold standard attuale, e con ogni probabilità anche quello futuro, del trattamento delle lesioni distorsive dell’articolazione tibio-tarsica. ■
Bibliografia
1. Eiff MP, Smith AT, Smith GE. Early mobilization versus immobilization in the treatment of lateral ankle sprains. Am J Sports Med 1994;22:83-8.
2. Ferkel RD. Differential diagnosis of chronic ankle sprain pain in the athletes. Sports Med Arthrosc Rev 1994;12: 274-83.
3. Hamilton WG. Current concepts in the treatment of acute and chronic lateral ankle instability. Sports Med Arthrosc Rev 1994:12:264-6.
4. Jackson DW, Ashley RL, Powell JW. Ankle sprains in young athletes. Relation of severity and disability. ClinOrthopRelat Res 1977;(101):201-5.
5. Sammarco JG, DiRaimondo VC. Surgical treatment of lateral ankle instability syndrome. Am J Sports Med 1988;16:501-11.
6. Thein R, Eichenblat M. Arthroscopic treatment of sportsrelatedsynovitis of the ankle. Am J Sports Med 1992;20: 496-8.
7. Kannus P, Renstrom P. Treatment for acute tears of the lateral ligaments of the ankle. Operation, cast, or early controlled mobilization. J Bone Joint Surg Am 1991;73: 305-12.
8. Lassiter TE Jr, Malone TR, Garrett WE Jr. Injury to lateral ligaments of the ankle. OrthopClin North Am 1989;20: 629-40.
9. Smith RW, Reischl SF. Treatment of ankle sprains in young athletes. Am J Sports Med 1986;14:465-71.
10. Burks RT, Morgan J. Anatomy of the lateral ankle ligaments. Am J Sports Med 1994:22:72-7.
11. Freeman MA. Instability of the foot after injuries to the lateral ligaments of the ankle. J Bone Joint Surg Br 1965; 47:669-77.
12. Harrington KD. Degenerative arthritis of the ankle secondary to long-standing lateral ligament instability. J Bone Joint Surg Am 1979;61:354-61.
13. Ruth CJ. The surgical treatment of injuries of the fibular collateral ligaments of the ankle. J Bone Joint Surg 1961; 43:229-39.
14. Lundeen RO. Arthroscopic evaluation of traumatic injuries to the ankle and foot. Part II: Chronic posttraumatic pain. J Foot Surg 1990;29:59-71.
15. Morris-Chatta R, Buchner DM, de Lateur BJ, Cress ME, Wagner EH. Isokinetic testing of ankle strenght in older adults: assesment of inter-rater reliability and stability of strength over six months. Arch Phys Med Rehabil 1994; 75:1213-6.
16. Wilkerson GB, Pinerola JJ, Caturano RW. Invertor vs. evertor peak torque and power deficiencies associated with lateral ankle ligament injury. J Orthop Sports PhysTher 1997;26:78-86.376 ActaOrthopTraumatolTurc.
17. Hartsell HD, Spaulding SJ. Eccentric/concentric ratios at selected velocities for the invertor and evertor muscles of the chronically unstable ankle. Br J Sports Med 1999;33:255-8.
18. Kaminski T. Concentric and eccentric force velocity relationship between uninjured and functionally unstable ankles. Unpublished doctoral dissertation, University of Virginia, 1996.
19. Gam SN, Newton RA. Kinesthetic awareness in subjects with mutiple ankle sprains. PhysTher 1988; 68:1667-71.
20. Lentell G, Katzman LL, Walters MR. The relationship between muscle function and ankle stability. J Orthop Sports PhysTher 1990;11:605-11.
21. Osborne MD, Chou LS, Laskowski ER, Smith J, Kaufman KR. The effect of ankle disk training on muscle reaction time in subjects with a history of ankle sprain. Am J Sports Med 2001;29:627-32.
22. Sheth P, Yu B, Laskowski ER, An KN. Ankle disk training influences reaction times of selected muscles in a simulated ankle sprain. Am J Sports Med 1997;25:538-43.
23. Povacz P, Unger SF, Miller WK, Tockner R, Resch H. A randomized, prospective study of operative and non-operative treatment of injuries of the fibular collateral ligaments of the ankle. J Bone Joint SurgAm 1998; 80:345-51.
24. Zati A, Degli Esposti S, Bilotta TW. Il laser CO2: effetti analgesici e psicologici in uno studio controllato. Laser & Technology. 1997;7:723–730.
25. Kujawa J, Zavodnik L, Zavodnik I, et al. Effect of low-intensity (3.75–25 J/cm2) near-infrared (810 nm) laser radiation on red blood cell ATPase activities and membrane structure. J Clin Laser MedSurg. 2004;22:111–11.
26. Santamato A, Solfrizzi V, Panza F, Tondi G, Frisardi V, Leggin BG, Ranieri M, Fiore P. Short-term effects of high-intensity laser therapy versus ultrasound therapy in the treatment of people with subacromial impingement syndrome: a randomized clinical trial. PhysTher. 2009 Jul;89(7):643-52.
27. Glasoe WM, Allen MK, Awtry BF, Yack HJ. Weight-bearing immobilization and early exercise treatment following a grade II lateral ankle sprain. J Orthop Sports PhysTher. 1999 Jul;29(7):394-9.
28. Burks R et al. Analysis of athletic performance with prophylactic ankle devices. Am J Sports Med 19:104 – 6, 1991.
29. Greene T., S Hillman Comparison of support provided by a semi rigid orthosis and adhesive ankle taping, during and after exercise Am j Sports Med, 18: 498 – 506, 1990.
30. Freeman MA. Treatment of ruptures of the lateral ligament of the ankle. J Bone Joint Surg Br. 1965; 47: 661 – 8.
31. Akbari M, Karimi H, Farahini H, Faghihzadeh S. Balance problems after unilateral lateral ankle sprains. J Rehabil Res Dev. 2006 Nov-Dec;43(7):819-24.
32. Otter SJ. The conservative management of lateral ankle sprains in the athlete. Foot. 1999;9(1):12-17.
33. Wright IC, Neptune RR, Van den Bogert AJ, Nigg BM. The influence of foot positioning on ankle sprains. J Biomech. 2000;33(5):513-19.
34. Smith RW, Reischl SF. Treatment of ankle sprains in young athletes. Am J Sports Med. 1986;14(6):465-71.
35. Freeman MA. Instability of the foot after injures to the lateral ligament of the ankle. J Bone Joint Surg Br. 1965 Nov; 47(4): 669 – 77.
36. Freeman MA, Dean MR, Hanham IW. The etiology and prevention of functional instability of the foot. J Bone Joint Surg Br. 1965;47(4):678-85.
37. Lentell G, Baas B, Lopez D, McGuire L, Sarrels M, Snyder P. The contribution of proprioceptive deficits, muscle function, and anatomic laxity to functional instability of the ankle. J Orthop Sports PhysTher. 1995;21(4):206-15.
38. Verhagen EA., van tulder M., van der Beek AJ., Bouter LM., Van Mechelen An economic evaluation of a proprioceptive balance board training programme for the prevention of ankle sprains in volleyball. Br J Sports Med. 2005 Feb; 39(2): 111- 5.
39. Hupperets MD., Verhagen EA., van Mechelen W. The 2BFit study: is an unsupervised proprioceptive balance board training programme, given in addition to usual care, effective in preventing ankle sprain recurrences? Design of a randomized controlled trial. BMC Musculoskeletdisord. 2008 May 20; 9:71.
40. Brostrom L. Sprained ankles. V. treatment and prognosis in recent ligament injuries. ActaChirScand 1966;132: 537-50.
41. Malachy P. McHugh, PhD, Timothy F. Tyler, MSPT, Michael r. Mirabella, ATC, Michael J. Mullaney, DPT and Stephen J. Nicholas, MD The Effectiveness of a Balance Training Intervention in Reducing the incidence of Noncontact Ankle Sprains in High school Football Players. The American Journal of Sports Medicine 2007; 35:1289 – 1294.
42. Sefton JM, Yarar C, Hicks-Little CA, Berry JW, Cordova ML. Six weeks of balance training improves sensorimotor function in individuals with chronic ankle instability. J Orthop Sports PhysTher. 2011 Feb;41(2): 81-9. Epub 2010 Nov 10.
|
|