Approccio semeiologico, strumentale e riabilitativo al tennista con lesione della cuffia dei rotatori
L. Pagano*, R. Biondi**
* Medico-chirurgo - Università degli Studi di Catania - Dipartimento di Neuroscienze - Sezione Medicina Fisica e Riabilitazione
** Direttore Scuola di Specializzazione in Medicina Fisica e Riabilitazione - Università degli Studi di Catania.
La spalla è una zona del corpo umano complicata perché formata dall'insieme di ben 5 articolazioni che in perfetta sincronia tra loro la rendono notevolmente mobile, con la possibilità di eseguire movimenti anche assai complessi. Di contro però questa estrema mobilità riduce sensibilmente la stabilità dell’intera regione. A protezione della spalla vi sono numerosissime strutture anatomiche stabilizzatrici capitanate dai muscoli e dai tendini che formano la cuffia dei rotatori, che tuttavia in numerose attività (tennis, basket, pallavolo, baseball, golf, sci, football) è esposta al rischio di lesioni.
Scopo di questa trattazione è quello di affrontare il problema della “spalla dolorosa” in una disciplina sportiva over head, quella del tennis, che è tra le più diffuse, in termini sia diagnostici che terapeutici, con particolare attenzione all’esame semeiologico, alla diagnostica ecografica ed al trattamento elettivo di questa patologia, che è il trattamento riabilitativo.
Parole chiave: cuffia dei rotatori, tennis, semeiologia, ecografia, riabilitazione
Cuffia dei rotatori: anatomia e fisiologia
“Cuffia dei rotatori” è il termine utilizzato in anatomia per indicare un complesso muscolo-tendineo costituito dall'insieme di quattro muscoli e dai rispettivi tendini che danno il più importante contributo alla stabilizzazione dell’articolazione scapolo-omerale, cioè al mantenimento della testa dell’omero all’interno della cavità glenoidea:
- Superiormente troviamo il tendine del muscolo sovraspinoso
- Anteriormente quello del muscolo sottoscapolare
- Posteriormente i tendini dei muscoli sottospinato e piccolo rotondo
Il muscolo sovraspinoso o sovraspinato è un muscolo della spalla di forma triangolare, è innervato dal nervo soprascapolare ed irrorato dall’arteria omonima, il suo tendine è il più forte dei quattro, anche se è quello che più frequentemente si lesiona nella patologia della cuffia, ed appare fondamentale nel sollevamento e rotazione esterna e posteriore del braccio, in sinergia con l’azione del deltoide.
Anche il muscolo sottoscapolare è di forma triangolare, è innervato dai nervi sottoscapolari superiore e inferiore provenienti dal plesso brachiale ed è irrorato dall'arteria sottoscapolare e dalla cervicale trasversa; è un intrarotatore, per cui con la sua azione ruota medialmente il braccio e lo adduce.
Il muscolo sottospinato o infraspinato è innervato dal nervo sovrascapolare ed è irrorato dall’arteria trasversa della scapola; con la sua azione ruota esternamente il braccio, completa l’abduzione e stabilizza l’articolazione scapolomerale quando l’arto è completamente abdotto. Dopo il sovraspinato è il secondo muscolo più frequentemente lesionato tra quelli che compongono la cuffia dei rotatori.
Il muscolo piccolo rotondo è il più corto dei muscoli della spalla, è innervato dal nervo ascellare ed è irrorato dall’arteria scapolare inferiore e dalle circonflesse; con la sua azione, sinergica nei confronti dell'infraspinato, ruota lateralmente il braccio.
Studi istologici su campioni clinici o da cadavere hanno permesso di definire la microstruttura della cuffia dei rotatori: i fasci collageni situati vicino alla superficie articolare della cuffia sono più sottili e meno uniformi rispetto agli spessi fasci paralleli riscontrati vicino alla superficie della borsa. La superficie articolare della cuffia ha un limite estremo di rottura che è solo la metà rispetto a quello della superficie della borsa. Si ritiene che questa relativa debolezza rappresenti uno dei fattori contribuenti alla riscontrata maggior predilezione per i danni della superficie articolare della cuffia.
Lesione della cuffia dei rotatori nel tennista: meccanismo di produzione
Il meccanismo di produzione della lesione della cuffia dei rotatori nel tennista è di due tipi:
- da sovraccarico o iperuso o overuse funzionale: per la ripetitività del gesto atletico il tennista, sia in allenamento che in gara, sottopone a sollecitazione abnorme le proprie strutture muscolo-tendinee, esponendosi al rischio di produrre nel tempo la patologia della cuffia;
- da trauma violento: in questo caso la lesione è acuta e riconosce un momento meccanico preciso che impone la sospensione dell’attività, si pensi alla lesione da caduta, da scorretto gesto atletico o da colpo diretto.
In questo lavoro ci occupiamo delle lesione della cuffia prodotte con il primo dei meccanismi citati, quindi della cosidetta sindrome da conflitto o da impingement, concetto reso popolare nel 1972 da Charles Neer che identificò tre diversi stadi evolutivi:
Stadio 1:
- pazienti con meno di 25 anni di età che eseguono ripetute attività con movimento del braccio sopra la testa;
- emorragia locale ed edema con dolorabilità a livello dell’inserzione del sovraspinato e dell’ acromion anteriore:
- arco doloroso tra i 60 ed i 119 gradi, che aumenta contro resistenza a 90 gradi;
- i test muscolari rivelano ipostenia secondaria del dolore;
- i segni di conflitto di Neer sono positivi
- reversibile, solitamente si risolve con il riposo, modificazione dell’attività e programma di riabilitazione
Stadio 2:
- pazienti tra i 25 ed i 40 anni che eseguono ripetuti movimenti del braccio sopra la testa;
- molti sintomi clinici simili a quelli individuati nello stadio I;
- i sintomi sono più evidenti rispetto allo stadio I, aumento del dolore durante l’attività fisica e durante la notte;
- maggiore “crepitio” dei tessuti molli o blocco a 100 gradi;
- restrizione della mobilità passiva dovuta a fibrosi;
- le radiografie possono evidenziare uno sperone sotto l’acromion, degenerazione dell’articolazione AC;
- non reversibile con il riposo; può migliorare con un programma a lungo termine di riabilitazione.
Stadio 3:
- pazienti con età superiore a 40 anni con precedenti di tendinite cronica e di dolore prolungato;
- molti sintomi clinici sono simili a quelli dello stadio II;
- lesione della cuffia dei rotatori di solito minore di 1 cm;
- più limitazioni nella mobilità attiva e passiva;
- è possibile una rilevante lassità capsulare con instabilità multidireziionale osservabile radiografica mente;
- atrofia del sottospinoso e sovraspinoso dovuta al disuso;
- trattamento tipicamente chirurgico dopo un approccio conservativo fallimentare.
Sindrome da conflitto o da impingement: sintomi
Il sintomo più importante è il dolore alla regione antero laterale della spalla che aumenta con l’attività sportiva e regredisce con il riposo; la maggior parte dei pazienti sintomatici accusa un arco doloroso nel movimento fra 60 e 120 gradi di elevazione. Con il passare del tempo, il dolore diviene continuo disturbando anche il riposo notturno impedendo di dormire sul lato leso.
Per quantificare tale dolore utile il ricorso da parte del medico alla scala unidimensionale soggettiva analogico-visiva (VAS: visual analog score) di Scotte Huskisson graduata da 0 a 10 (termometro del dolore). In pratica è costituita da un segmento di retta orizzontale o verticale (solitamente lungo 10 cm), alle cui estremità sono riportate rispettivamente l’assenza del dolore, indicata con lo 0, ed il massimo dolore immaginabile, indicato con il 10. I vantaggi offerti dall’ utilizzo di questa scala sono rappresentati dalla riproducibilità, dalla semplicità e dalla brevità dell’esecuzione.
Diagnosi
La diagnosi è basata su un’accurata visita confortata dall’esame ecografico che, se eseguito da un operatore competente, è in grado di definire in maniera non invasiva e con estrema finezza il grado di infiammazione e/o di lacerazione e quindi la scelta terapeutica che può essere conservativa, quindi affidata al fisiatra, ma nei casi più gravi anche chirurgica, quindi affidata all’ ortopedico.
L’ esame semeiologico prevede:
• Ispezione: viene studiata la postura e ricercata la presenza di eventuali tumefazioni, miatrofie ed anomalie degli assi articolari;
• Palpazione: si valuta il dolore alla pressione attraverso la ricerca dei Trigger Points
• Studio oggettivo della mobilità con test di valutazione specifici che si eseguono con il paziente in piedi e con il seguente ordine:
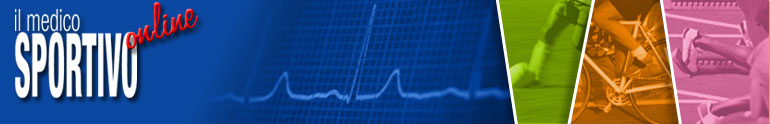
- Test di Neer: che esamina in particolare la funzione del tendine sovraspinoso. In questa manovra l’ operatore sta dietro al paziente: la rotazione della scapola è impedita da una mano mentre l’altra solleva il braccio del soggetto in avanti riducendo lo spazio tra la grande tuberosità e il bordo anteroinferiore dell’acromion, fermandosi quando il paziente lamenta dolore o quando la completa flessione è raggiunta. Il test è positivo se il paziente riferisce dolore prima che la completa flessione del braccio sia stata raggiunta. (figura 1)
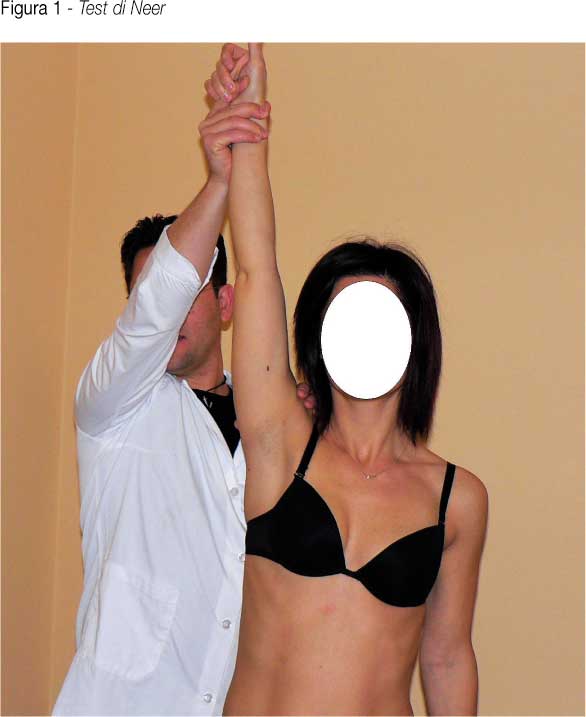
- Test di Yocum: il paziente pone la mano della spalla esaminata sopra la controlaterale ed eleva il gomito contro la resistenza posta dalla mano dell’ esaminatore. Il test è considerato positivo se il paziente lamenta dolore durante la manovra. (figura 2)
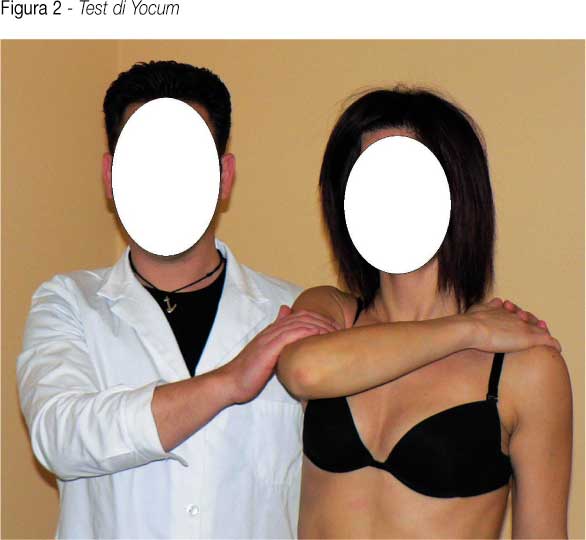
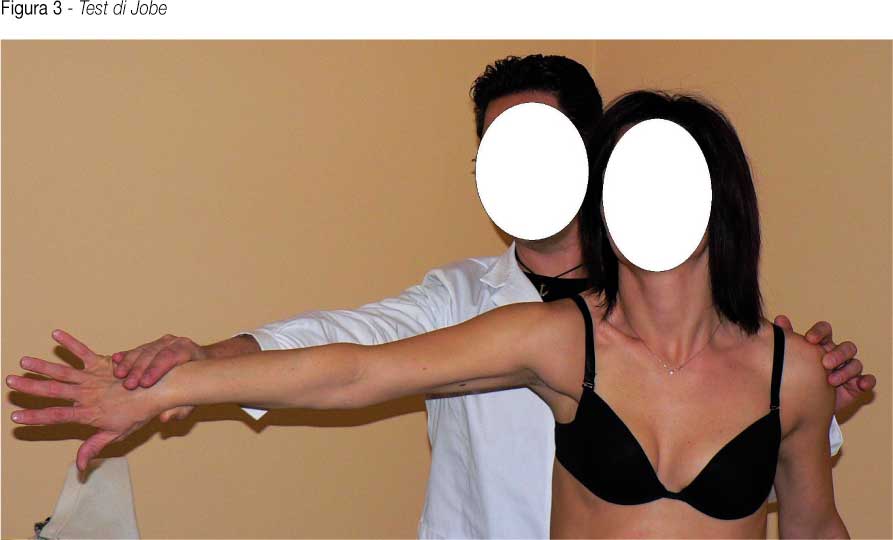
- Test di Jobe: (valuta la funzione del tendine e del muscolo sovraspinoso). L’ esaminatore contrasta la forza di elevazione dell’arto mantenuto abdotto a 90 gradi, anteposto di 20 gradi ed intraruotato. (figura 3)
- Test di Patte: (valuta la funzione del tendine e del muscolo sottospinoso). Si chiede al paziente di extraruotare la spalla contro resistenza mantenendo l’ arto lungo il fianco e con il gomito flesso a 90 gradi.
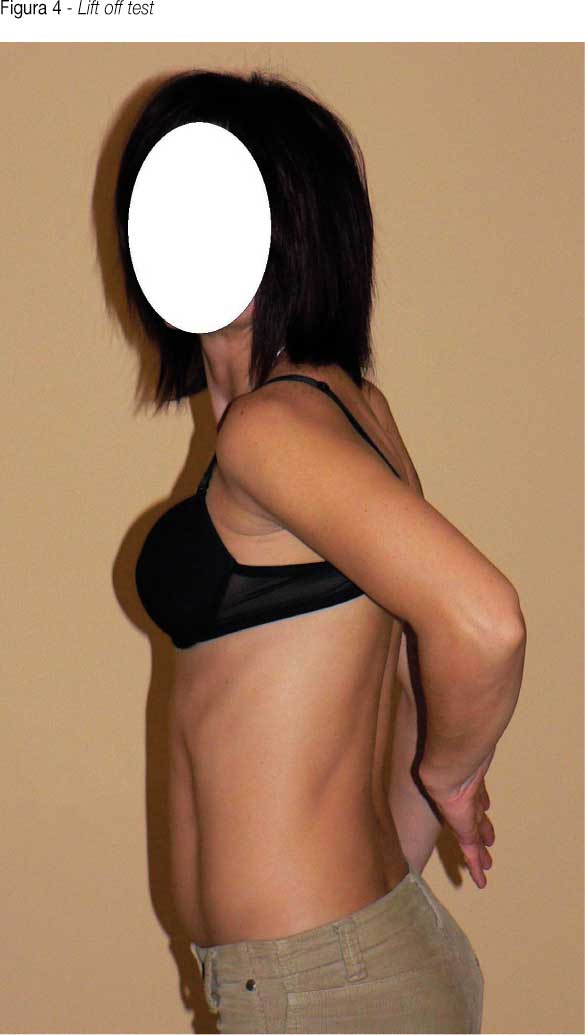
- Lift off test: (valuta la funzione del tendine e del muscolo sottoscapolare). Il paziente viene invitato a porre il dorso della mano a livello della regione lombare. La positività del test è data dall’impossibilità di scostare la mano dal tronco. (figura 4)
- Palm-up-test: (valuta la funzione del tendine sottospinoso). Si effettua facendo porre il paziente con ambedue gli arti superiori in massima supinazione dell’ avambraccio ed in flessione del braccio a 90 gradi; l’esaminatore imprime una forza dall’ alto al basso mentre il paziente si oppone. Il test è considerato positivo quando il paziente riferisce dolore ed impotenza. Nel tennista con “spalla dolorosa” l’ esame obiettivo deve aiutare a porre diagnosi differenziale principalmente con la sindrome dolorosa miofasciale da punti triggers a carico di uno dei gruppi muscolari che può dare dolore riferito alla spalla (sternocleidomastoideo, scaleno anteriore, trapezio, deltoide, gran pettorale); la sindrome dello sbocco (outlet) toracico dovuta alla compressione del fascio neurovascolare brachiale; dolori di origine cervicale; artropatie della glenomerale; dolori irradiantesi dal gomito (ad es.: epicondilite) o dalle estremità (ad es.: sindrome del tunnel carpale).
L’indagine ecografica, rappresenta attualmente l’esame di prima istanza da eseguire, successivamente all’anamnesi ed all’esame obiettivo, nel tennista con patologia della spalla, per stabilire sede ed entità del danno e dirimere eventuali dubbi.
È indispensabile che venga effettuato con notevole precisione eseguendo molteplici scansioni, con studio in fase statica e dinamica e con confronto comparativo controlaterale per poter dimostrare le più piccole alterazioni strutturali e variazioni di spessore anche di lieve entità. È facilmente ripetibile e quindi utile non solo per la diagnosi ma anche per il monitoraggio della malattia nel corso del trattamento conservativo.
Trattamento
Il trattamento è guidato dall’estensione e dalla profondità della lesione. Può essere:
• Incruento o conservativo
• Cruento o chirurgico
Il trattamento conservativo rappresenta la prima scelta nella stragrande maggioranza dei casi ed ha di norma ottimi risultati. Si basa all’inizio sulla eliminazione dell’infiammazione con riposo assoluto, associando una terapia fisica ed antinfiammatoria, per poi svolgere un programma di riabilitazione mirato in particolare al recupero dell’articolarità completa della spalla con adeguati esercizi di stretching.
La terapia antiinfiammatoria si avvale della somministrazione dei FANS per via generale e della iniezione di steroidi effettuata usando l’approccio anterolaterale. L’iniezione si pratica con uno steroide e 2 ml di xilocaina al 2%.
La terapia fisica comprende:
• TENS: stimolando con elettrodi a placca i punti di iperalgesia e le zone di irradiazione del dolore, provoca la contrazione ed il rilassamento dei muscoli e promuove così il flusso del sangue e dei linfociti. Questo processo, che permette l’eliminazione delle sostanze dolorogeniche, favorisce la diminuzione del dolore. La moderna tecnologia mette oggi a disposizione apparecchiature che consentono una stimolazione sempre più efficace e mirata.
• Ultrasuonoterapia: la terapia con ultrasuoni può essere somministrata con due modalità diverse: a contatto diretto, con testina mobile o fissa, e ad immersione. La modalità a contatto diretto, che è la più frequentemente utilizzata, consiste nell’applicazione della testina emittente a diretto contatto della cute con l’interposizione di una sostanza (di solito un apposito gel conduttivo) per favorire da un lato la trasmissione tra testina e cute e dall’altro l’aderenza, lo scivolamento e l’eliminazione di possibile aria frapposta fra cute e trasduttore che potrebbe ostacolare, per la sua capacità riflettente, la trasmissione dell’onda ultrasonica. Importante limitare al minimo il numero delle sedute, in base all’esperienza del fisiatra, poiché un trattamento ultrasonico prolungato può produrre modificazioni del quadro ematico, riduzione dei globuli rossi e bianchi, facile astenia.
• Laser Nd-Yag: la sigla laser è l’ acronimo di Light Amplification by Stimulated Ernission of Radiation, ossia amplificazione della luce mediante emissione stimolata della radiazione. La radiazione liberata dal processo di stimolazione ha la stessa frequenza in funzione del materiale attivo adoperato (monocromatici), è costituita da onde con differenza di fase costante (coerenza), si propaga secondo una direzione definita e con minima divergenza (direzionalità) e può raggiungere intensità di energia elevata in aree molto ristrette (brillanza). Le caratteristiche elencate rendono la radiazione laser una risorsa particolarmente utile a disposizione del fisiatra nel trattamento dei disordini muscolo-tendinei ed articolari minori. Gli apparecchi attualmente disponibili si classificano in base al materiale attivo ed alla potenza erogata dal macchinario. Nd-Yag stà per Neodimio Yag. Trattasi di un laser ad alta potenza a stato solido, il cui materiale attivo è costituito da un cristallo di gag (granato di ittrio ed alluminio), drogato con impurezze di alluminio. È uno strumento assai prezioso nella terapia della sindrome da conflitto.
• Magnetoterapia: è una forma di terapia fisica che, utilizzando l’interazione del campi magnetici con l’organismo, stimola la rigenerazione dei tessuti e l’osteogenesi; promuovendo così un’accelerazione di tutti i fenomeni riparatori con netta azione biorigenerante, anti-infiammatoria ed antidemigena. L’azione antiflogistica svolta dalla magnetoterapia attiva il processo di ripolarizzazione delle membrane cellulari, allo scopo di ricaricare e rigenerare le cellule prive di energia vitale.
• Onde d’urto: recentemente introdotta in campo ortopedico-riabilitativo, tale terapia ha dimostrato subito la propria superiorità rispetto alle altre tecniche fisioterapiche tradizionali. Il meccanismo d’azione non risulta ancora del tutto chiarito, ma sembra riconducibile a tre effetti: 1) riduzione della trasmissione del dolore per mezzo di stimolazione di terminazioni nervose e liberazione di sostanze che modulano la sua percezione; 2) riduzione meccanica delle calcificazioni tissutali; 3) il cosidetto effetto di “cavitazione” con conseguente formazione di nuovi vasi sanguigni (neoangiogenesi) con maggiore afflusso locale di sangue e nuove cellule con notevole spinta alla riparazione di microlesioni e al miglioramento del trofismo tissutale.
Successivamente occorre un buon potenziamento dei muscoli del cingolo scapolare, con un’attenta valutazione al giusto equilibrio tra muscoli intrarotatori ed extrarotatori.
La durata della terapia è variabile da soggetto a soggetto e dipende in massima parte dalla gravità dei sintomi, dalla rigidità della spalla e dal deficit di forza. Comunque, se dopo 3 mesi di terapia fisica e riabilitativa non si ottengono miglioramenti della sintomatologia evidentemente la lesione è di entità tale da far considerare al clinico ragionevolmente la possibilità di decompressione artroscopica. Attraverso un’incisione cutanea millimetrica si penetra nello spazio tra acromion e tendini della cuffia dei rotatori. L'osso acromiale viene fresato di alcuni millimetri fino ad annullare il conflitto. L’intervento è possibile anche quando è già sopravvenuta una rottura dei tendini sovraspinato e sottospinato: con apposite ancorette riassorbibili il tendine si assicura nuovamente all'osso. Anche alla terapia chirurgica deve far seguito un adeguato protocollo fisioterapico con inizio degli esercizi dopo 2-3 giorni dall’ intervento e ripresa di lavori pesanti con arto sopra la testa e della attività sportiva di lancio a distanza di 3 mesi.
Considerazioni conclusive
Dalle considerazioni fatte si evince che anche se il distretto più frequentemente coinvolto nella patologia da overuse del tennista è il gomito, altrettanto importante risulta essere la problematica della “spalla dolorosa”. La patologia inserzionale della cuffia dei rotatori va inquadrata all’interno della sindrome da impingement o del conflitto anteriore. Il dolore, l’insonnia e l’assenza dal lavoro che ne conseguono sono il risultato di usura muscolotendinea o impingement dei tendini compressi tra l’estremità omerale e l’arco coracoacromiale. Un trattamento riabilitativo non invasivo può, attraverso una diagnosi clinica e strumentale precoce, risolvere questa importante patologia infiammatoria e degenerativa. Comprende un graduale recupero della normale biomeccanica dell’ articolazione della spalla nel tentativo di mantenere uno spazio dell’ arco coracoacromiale durante le attività che comportano movimenti del braccio sopra la testa.
Qualora il programma riabilitativo non allevi il dolore o la lesione sia altamente invalidante con compromissione della qualità di vita si deve ricorrere alla riparazione chirurgica del tendine e all’acromionplastica.
La riabilitazione post-chirurgica è simile a quella non chirurgica, con la variazione dei tempi della progressione basati sullo stato di guarigione dei tessuti e sull’istologia del tendine.
Bibliografia
1) Bigliani L.U, Ticket J.B., Flatow E.L., Soslowsky L.J., Mow V.C.: “The relationship of acromial architecture to rotator cuff disease” Clin. Sport Med., 10 (4): 823-838, 1991.
2) Lohr JF, Uhthoff HK: The microvascular pattern of the supraspinatus tendon. Clin Orthop 1990;254:35-38.
3) Clark JM, Harryman DT II: Tendons, ligaments, and capsule of the rotator cuff: Gross and microscopic anatomy. J Bone Joint Surg Am 1992;74:713-725.
4) Nakajima T, Rokuuma N, Hamada K, Tomatsu T, Fukuda H: Histologic and biomechanical characteristics of the supraspinatus tendon: Reference to rotator cuff tearing. J Shoulder Elbow Surg 1994;3:79-87.
5) Iannotti J.P.: “La cuffia dei rotatori: concetti attuali e problemi complessi” CIC Edizioni Internazionali,1-17, 1998.
6) Luo Z.P., Hsu H.C., Morrey B.F. et al: “Etiologic environment of the rotator tears: intrinsic or estrinsic?”Orthop. Trans. 20, 799-800, 1997.
7) Hawkins RJ, Kennedy JC: Impingement syndrome in athletes. Am J Sports Med 1980, 8:151-8.
8) US of the Shoulder: Non-Rotator Cuff Disorders. Athanasios Papatheodorou, MD, Panagiotis Ellinas, MD, Fotios Takis, MD, Antonios Tsanis, MD, Ioannis Maris, MD and Nikolaos Batakis, MD, PhD. RadioGraphics 2006;26:e23
9) Neer CS II: Impingement lesions. Clin Orthop 1983;173:70-77.
10) Neer CS II, Welsh RP: The shoulder in sports, Orthop Clin North Am 8 (3): 583,1997
11) Altchek DW, Warren RF, Wickiewicz TL, Skyhar MJ, Ortiz G, Schwartz E: Arthroscopic acromioplasty: Technique and results. J Bone Joint Surg Am 1990;72:1198-1207.
top